Kurzzusammenfassung
Sprunggelenksfrakturen gehören aufgrund ihrer Häufigkeit zur täglichen unfallchirurgischen Routine. Nach wie vor stellt uns die Versorgung dieser Frakturen vor große Herausforderungen, was an den schlechten Langzeitergebnissen sichtbar wird. Für die optimale Versorgung ist eine differenzierte Diagnostik zur Analyse der verletzten knöchernen und ligamentären Strukturen mittels Röntgen-, Stress-Röntgen- oder CT-Aufnahmen notwendig. Nicht dislozierte, isolierte Innen- oder Außenknöchelfrakturen heilen mit guten funktionellen Ergebnissen unter konservativer Behandlung aus. Instabile Sprunggelenksfrakturen werden operativ behandelt. OSG-Luxationsfrakturen müssen umgehend geschlossen reponiert und mittels Unterschenkelgips oder Fixateur externe retiniert werden. Die anatomische Reposition ist der entscheidende Prognosefaktor bei der Behandlung. Die meisten Frakturen des lateralen Malleolus können mittels Drittelrohr-Platten versorgt werden. Bei komplexen, mehrfragmentären Frakturen oder bei schlechter Knochenqualität bieten winkelstabile Platten eine höhere Stabilität. Zur Versorgung des medialen Malleolus werden meist Zugschrauben oder Zuggurtungen, bei kleinen Fragmenten eine Hakenplatte, verwendet. Die anatomische Reposition des posterioren Malleolus führt nicht nur zu einer Wiederherstellung der Gelenk-Kongruenz, sondern stellt auch die Integrität der hinteren Syndesmose wieder her. Dadurch gelingt häufig die anatomische Reposition der Fibula in die Incisura fibularis der Tibia. Aus diesem Grund wird zunehmend die offene Reposition und interne Fixation, auch von Fragmenten, die weniger als 25% der Gelenkfläche betreffen, durchgeführt. Nach Versorgung sämtlicher Frakturen muss eine Stabilitätstestung der Syndesmose durchgeführt werden. Bei Instabilität erfolgt die Versorgung mittels Stellschraube oder Tight Rope. Im kurzfristigen Verlauf kann es zu Wundheilungsstörungen und oberflächliche Infektionen kommen, tiefe Infekte sind sehr selten. Im langfristigen Verlauf sind die Entwicklung einer posttraumatischen Arthrose und Bewegungseinschränkung durch Arthrofibrose die Hauptprobleme. Ursächlich für diese teilweise schlechten Langzeitergebnisse sind sehr wahrscheinlich die intraartikulären Begleitverletzungen. In ca. 64% kommt es bei einer OSG-Fraktur zu chondralen Verletzungen, welche umso häufiger und schwerer sind, je komplexer die Fraktur ist. Da diese zum Zeitpunkt der Versorgung meist nicht erkannt werden können, nimmt die Arthroskopie im Rahmen der Frakturversorgung einen zunehmenden Stellenwert ein. Sie erlaubt einerseits die Kontrolle der Reposition und anderseits die exakte Diagnose und sofortige Behandlung der intraartikulären Pathologien - ohne die Komplikationsraten zu erhöhen. Bisher existieren allerdings keine randomisierten Studien, welche die Wirksamkeit der Arthroskopie eindeutig nachweisen.
Epidemiologie und Ätiologie
Die Sprunggelenksfraktur zählt mit einer Inzidenz von bis zu 184/100 000 Personen/Jahr zu den häufigsten Frakturen im Erwachsenenalter 1. Unter den operativ behandelten Verletzungen beträgt ihre Prävalenz in Deutschland 11,1% 2. In der Regel sind entweder Männer zwischen dem 20. und 39. Lebensjahr oder Frauen zwischen 50-69 Jahren betroffen. Die Behandlung von Sprunggelenksfrakturen gehört damit zur täglichen unfallchirurgisch-orthopädischen Routine.
In den allermeisten Fällen führt eine indirekte Gewalteinwirkung, z.B. durch ein Distorsionstrauma oder einen Sturz, zu einer Fraktur des oberen Sprunggelenkes. Deutlich seltener ist ein Hochrasanz-Trauma oder eine direkte Krafteinwirkung die Ursache.
Symptomatik
Frakturen des oberen Sprunggelenks führen typischerweise zu erheblichen lokalen Schmerzen. Zudem kommt es durch die Fraktur zu einer subkutanen Einblutung mit entsprechender Schwellung und Hämatom. Die Beweglichkeit ist üblicherweise schmerzbedingt eingeschränkt. Unter Umständen besteht eine sichtbare Fehlstellung oder Luxation.
Diagnostisches Vorgehen
Klinische Untersuchung
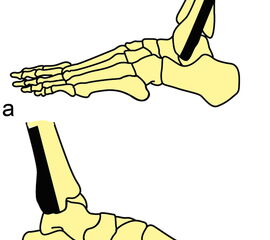
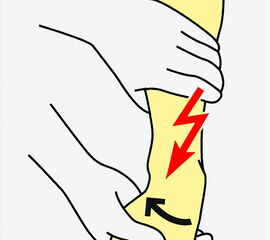
Die klinische Untersuchung nimmt einen hohen Stellenwert ein. Um zuverlässig zwischen einer Distorsion und einer Fraktur zu differenzieren, d.h., um zu entscheiden, ob eine Röntgen-Untersuchung des Sprunggelenkes notwendig ist, kann die „Ottawa Ankle Rule“ angewendet werden. Dabei erfolgt die Untersuchung definierter Druckpunkte (Abbildung 1). Ist einer dieser Punkte druckschmerzhaft oder die Gehfähigkeit > 4 Schritte eingeschränkt, ist eine Röntgendiagnostik zum Ausschluss einer Fraktur indiziert. Das Risiko, eine Fraktur unter Anwendung dieser Regel zu übersehen, liegt bei lediglich 0,4% 34. Auch die klinische Testung der Syndesmose (Syndesmosenschmerz und Schmerzen bei Außenrotation – (Abbildung 2) hat eine hohe Sensitivität für Frakturen und Syndesmosenverletzungen 5 (Level 2b Empfehlung der aktuellen S2-Leitlinie zur Sprunggelenksfraktur).
Bildgebende Diagnostik
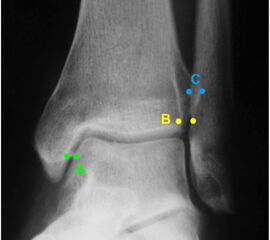
Die Standard-Röntgenaufnahmen des oberen Sprunggelenks bestehen aus drei Aufnahmen: der antero-posterioren Aufnahme (ap), der antero-posterioren Aufnahme mit Innenrotation des Unterschenkels von 20° („Mortise view“), sowie der streng seitlichen Aufnahme (siehe S2-Leitlinie Sprunggelenksfraktur). In der Röntgen-Bildgebung sollte neben den klassischen Frakturzeichen die Integrität der Syndesmose beurteilt werden. Dies erfolgt über die Beurteilung der Breite des lateralen und medialen Gelenkspalts („medial clear space“), des tibiofibularen Abstands 1cm oberhalb des OSG-Gelenkspalts („tibiofibular clear space“), bzw. der tibiofibularen Überlappung. Eine Verbreiterung des tibiofibularen Abstands über 5 mm oder die Erweiterung des medialen Gelenkspalts können Zeichen einer begleitenden Syndesmosenverletzung sein. (Abbildung 3) 6.
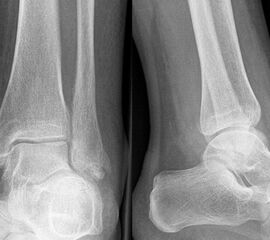
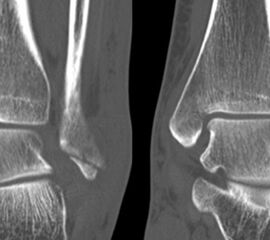
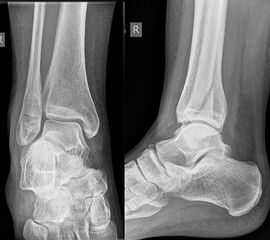
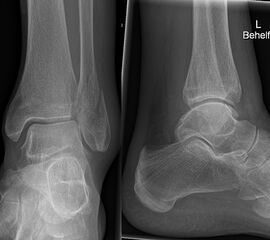
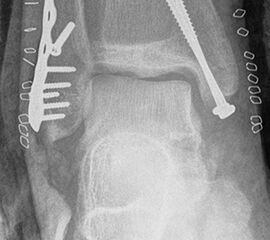
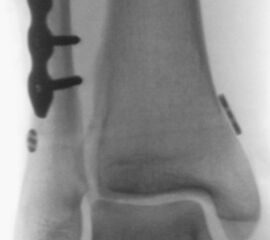
Liegt eine Fraktur des oberen Sprunggelenks vor, ist sowohl zur Entscheidung für ein konservatives oder operatives Vorgehen, als auch zur Operationsplanung, ein ausreichendes Verständnis der Fraktur und ihrer Morphologie notwendig. Insbesondere bei komplexen Verletzungen ist dafür die konventionelle Röntgenaufnahme in vielen Fällen nicht ausreichend. So konnten z.B. Black et al. zeigen, dass die operative Strategie zur Versorgung von OSG-Frakturen in 24% basierend auf einer zusätzlichen CT-Bildgebung relevant geändert wurden 7. Dies betraf die Lagerung, die Wahl des Zuganges und die Art der osteosynthetischen Versorgung. Besonders häufig änderte sich das Vorgehen bei Verletzungen des medialen (21%) und des posterioren Malleolus (15%). Darüber hinaus führten dislozierte (dislozierte Frakturen 31% vs. nicht-dislozierte Frakturen 20%) oder komplexe Frakturen (Trimalleolar-Frakturen 29% vs. Unimalleolar-Frakturen 10%) besonders häufig zu relevanten Änderungen des operativen Vorgehens. Die Computertomographie ist daher, insbesondere bei Bi- und Trimalleolar-Frakturen, essentiell für das Verständnis der Fraktur und somit für die Planung und Durchführung der Operation. In Abbildung 4 und 5 sind exemplarisch ein Röntgen- und ein CT Befund gegenübergestellt.
Klassifikation
Es werden derzeit unterschiedliche Klassifikationen zur Einteilung von OSG-Frakturen verwendet. Im Folgenden werden die gebräuchlichsten vorgestellt.
Lauge-Hansen Klassifikation
Die Lauge-Hansen Klassifikation basiert auf der Position des Fußes zum Unfallzeitpunkt (Pro- oder Supination) und der Art der Krafteinwirkung (Abduktion, Adduktion oder Außenrotation). Aus diesen beiden Faktoren wird dann auf die Art und die Lokalisation der verletzten Strukturen (Knochen/Bänder) geschlossen. Allerdings haben neuere Studien gezeigt, dass die Klassifikation das Verletzungsmuster nicht reproduzierbar abbildet 8. Darüber hinaus ist sie aufgrund ihrer Komplexität und der hohen Interobserver-Variabilität in Deutschland wenig gebräuchlich9. In einer aktuellen klinischen Studie ließen sich 17% der Frakturen nicht nach Lauge-Hansen klassifizieren 8.
Weber Klassifikation
Die von Weber modifizierte Danis-Klassifikation ist im klinischen Alltag sehr viel einfacher zu verwenden. Sie beschreibt allerdings nur Frakturen der Fibula und bezieht sich ausschließlich auf die Frakturhöhe der Fibula in Bezug auf die Syndesmose. Hiernach liegt bei einer Fraktur unterhalb der Syndesmose eine Typ-A, auf Höhe der Syndesmose eine Typ-B-Verletzung und oberhalb der Syndesmose eine Typ-C-Verletzung vor. Sie berücksichtigt allerdings weder die für die Stabilität wichtigen Strukturen der medialen Säule, noch ermöglicht sie eine sichere Aussage über die Integrität der Syndesmose. Denn auch Frakturen des posterioren Malleolus, und damit Verletzungen der hinteren Syndesmose, spielen in dieser Einteilung keine Rolle. Eine Besonderheit stellt die hohe Fibulafraktur, die sogenannte Maisonneuve-Fraktur, dar. Dabei kommt es zu einer kompletten Syndesmosenruptur mit Zerreißung der Membrana interossea und einer proximalen Fibulafraktur (seltener Fibulaköpfchen-Luxation).
AO Klassifikation
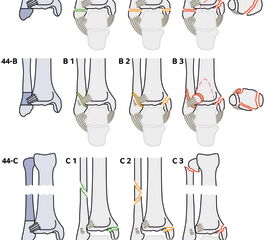
Die AO-Klassifikation basiert auf der Danis-Weber-Klassifikation, berücksichtigt aber neben der Frakturhöhe der Fibula auch die für die Stabilität essentiellen Verletzungen der medialen und posterioren Strukturen. Für die drei Typen (infra-, trans- und suprasyndesmal) werden jeweils drei Typen unterschieden (Abbildung 6), die jeweils in 3 weitere Untergruppen unterteilt werden. Daraus resultieren insgesamt 27 verschiedene Frakturtypen. Im Vergleich zur Klassifikation nach Lauge Hansen weist sie eine bessere Reproduzierbarkeit auf 10.
Im klinischen Alltag wird zudem häufig eine rein deskriptive Einteilung nach uni-, bi- oder trimalleolären Sprunggelenkfrakturen verwendet, wobei der posteriore Malleolus als „dritter Malleolus“ bezeichnet wird. Der Ausriss der ventralen Syndesmose an der Tibia wird als „Tubercule de Tillaux-Chaput“ bezeichnet, der fibulaseitige Ausriss als „Wagstaffe-Fragment“.
Therapeutisches Vorgehen
Das Ziel der Behandlung von Sprunggelenksfrakturen besteht in der anatomischen Rekonstruktion der Fraktur und der Wiederherstellung einer stabilen Gelenkführung.
Konservative Therapie
Grundsätzlich können isolierte, nicht dislozierte Außen- und Innenknöchelfrakturen ohne Instabilität der Malleolen-Gabel konservativ behandelt werden. Entscheidend ist deshalb, zunächst sicherzustellen, dass keine begleitenden knöchernen oder ligamentären Syndesmoseninstabilitäten (z. B. posteriore Malleolus-Frakturen) oder Verletzungen der medialen Säule (Lig. deltoideum) vorliegen. Da hier die klinischen Zeichen (Schwellung/Schmerzen/Hämatom) nicht immer eindeutig sind, sollte im Zweifelsfall die Stabilitätsprüfung unter Bildwandler-Kontrolle mittels Stresstestung erfolgen 11. Der Außenrotationtest nach Frick bietet hier eine zuverlässige Methode 12. Die Erweiterung des „medialen clear space“ (MCS) gegenüber dem oberen Gelenkspalt von >1 mm bzw. eine totale Weite des MCS von ≥4 mm gelten als Maß für das Vorliegen einer Instabilität der Knöchelgabel 1112.
Isolierte, nicht-dislozierte A1-Frakturen (AO-Klassifikation) können - wie Außenbandrupturen - in einer stabilisierenden Sprunggelenksorthese mit schmerzadaptierter Vollbelastung frühfunktionell nachbehandelt werden.
Stabile, nicht-dislozierte AO B1-Frakturen sollten für 6 Wochen einem Unterschenkelgips ruhiggestellt werden. Zudem sollte eine Teilbelastung an Unterarmgehstützen erfolgen. Zahlreiche Studien konnten sehr gute Langzeitergebnisse für die konservative Behandlung stabiler isolierter Fibulafrakturen aufzeigen 131415. Auch isolierte nicht-dislozierte Innenknöchelfrakturen können in einem Unterschenkelgips unter Teilbelastung für 6 Wochen behandelt werden 16. Diese vergleichsweise seltenen Verletzungen weisen nach konservativer Therapie ebenfalls eine gute Prognose auf 16.
Erfolgt eine konservative Frakturbehandlung aufgrund von Kontraindikation zur Operation, so sollte ebenfalls für 6 Wochen eine Ruhigstellung im Unterschenkelgips unter Einhaltung von 20kg Teilbelastung durchgeführt werden.
Grundsätzlich erfolgen wie bei jeder konservativen Frakturbehandlung regelmäßige klinische und radiologische Verlaufskontrollen (1, 2, 6 Wochen posttraumatisch), um Schmerzen und Schwellung zu kontrollieren sowie eine sekundäre Dislokation rechtzeitig zu erkennen.
Operative Therapie
Die operative Behandlung mittels offener Reposition und interner Fixation (ORIF) ist die Standardversorgung für alle dislozierten und/oder instabilen Frakturen. Kontraindikationen für eine offene operative Versorgung sind Patienten mit einem hohen perioperativen Risiko (Multimorbidität, Polytrauma, Immundefizit) sowie die fehlende Einwilligung des Patienten. Bei stark geschwollenen Weichteilen ist eine offene Versorgung der OSG-Fraktur ebenfalls kontraindiziert. Hier sollte durch eine Ruhigstellung im gespaltenen Gips oder bei Sub-/Luxation durch Fixateur externe – Anlage eine Konsolidierung erzielt werden, um so die definitive Versorgung vorzubereiten.
In Anlehnung an die AO-Klassifikation ist die operative Behandlung für folgende Frakturtypen indiziert: dislozierte oder verrotierte AO 44-A1 Frakturen, instabile AO 44-A2/A3 Frakturen, dislozierte AO 44-B1.1 Frakturen sowie alle Frakturen ab Frakturtyp AO 44-B1.2. Jede OSG-Fraktur ist definitionsgemäß eine Fraktur mit Gelenkbeteiligung. Ziel der operativen Versorgung ist daher stets die anatomische Reposition und Wiederherstellung der Gelenkstabilität. Auch bei einer geringen Dislokation <2 mm nach lateral zeigt sich die operative Versorgung der konservativen Behandlung durch ein besseres funktionelles Outcome überlegen (Level 1b in der aktuellen S2-Leitlinie) 171819. So konnten beispielsweise Thordarson und Kollegen in ihrer biomechanischen Arbeit zeigen, dass ein Lateralversatz bzw. eine Verkürzung der Fibula von mehr als 2 mm zu einer veränderten Gelenkkinematik führen 20. Lloyd et al. wiesen eine signifikante Reduktion der Kontaktflächen im oberen Sprunggelenk bei einer Lateralverschiebung des Talus um 1 mm nach 21. Entsprechend existieren zahlreiche klinische Studien, die zeigen konnten, dass eine anatomische Reposition die Grundvoraussetzung für ein gutes funktionelles Ergebnis darstellt 2223. Konsequenterweise sind die funktionellen Ergebnisse nach operativer im Vergleich zur konservativen Therapie bei solchen Frakturen auch signifikant besser 1917.
Im folgenden Abschnitt werden die Prinzipien der operativen Versorgung von Sprunggelenkfrakturen im Einzelnen dargestellt.
Notfallmaßnahmen
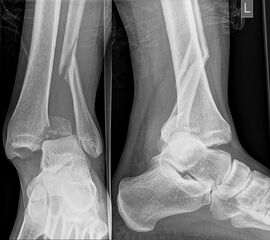
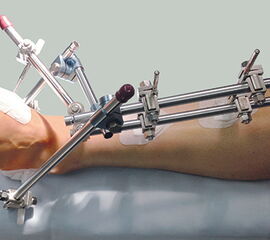
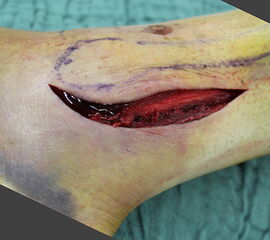
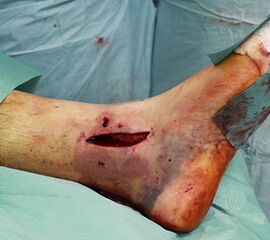
Luxationsfrakturen (Abbildung 7) sollten unter i.v.-Analgesie so schnell wie möglich reponiert werden, um Haut- und Weichteilschäden, Störungen der Durchblutung und Sensibilität, sowie den durch die Fehlstellung bedingten Druck auf den Knorpel zu verringern. Anschließend erfolgt die Ruhigstellung in einem gespaltenen Unterschenkelgips. Offene Frakturen, geschlossene Frakturen mit kritischen Weichteilverhältnissen, sowie hochgradig instabile Frakturen, die sich unter entsprechender Analgesie nicht zufriedenstellend reponieren bzw. retinieren lassen, stellen eine Notfallindikation dar. In diesen Fällen sollte die Anlage eines Fixateur externe erfolgen (Abbildung 8). Die definitive Frakturversorgung erfolgt zweizeitig nach entsprechender Konsolidierung der Weichteile. Eine Kompartment-Spaltung ist bei OSG-Frakturen nur sehr selten erforderlich.
Lateraler Malleolus
Dislozierte, verrotierte oder instabile AO 44-A Frakturen können über einen geschwungenen lateralen Zugang über die Fibulaspitze entweder mittels Zuggurtungs-, Schrauben- oder Plattenosteosynthese versorgt werden. Handelt es sich um ein sehr kleines distales Fragment, ist die Verwendung einer Hakenplatte häufig hilfreich.
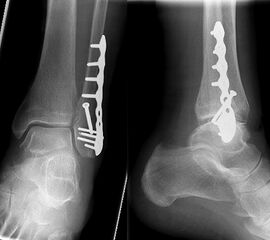
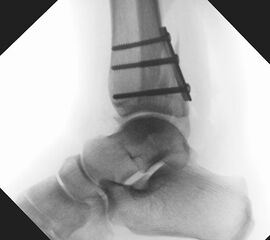
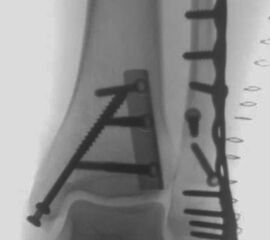
Die Versorgung von AO 44-B Frakturen erfolgt über einen längsverlaufenden lateralen Zugang. In der Regel gelingt eine suffiziente Stabilisierung mittels interfragmentärer Zugschraube (bei langem Frakturverlauf ggf. 2 Zugschrauben) und einer zusätzlichen Neutralisationsplatte (Abbildung 9 & 10).
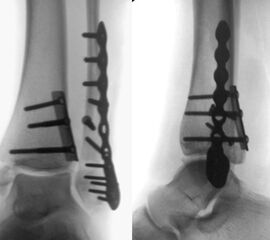
Bei multifragmentären Frakturen (AO 44-B2.3) oder bei schlechter Knochenqualität sollte die Versorgung mittels winkelstabiler Plattenosteosynthese erwogen werden (Abbildung 11 & 12).
Die Versorgung mit einer dorsalen Antiglide-Platte konnte biomechanische Vorteile zeigen, führt allerdings gerade bei sehr distaler Plattenlage häufig zu Irritationen der Peroneal-Sehnen 24. Eine Testung der Syndesmosen-Stabilität unter Bildwandler-Kontrolle ist bei Typ B/C Frakturen obligat. Sie sollte aber erst nach Osteosynthese sämtlicher Frakturen am Sprunggelenk durchgeführt werden. Diese kann entweder mittels Hakenzugtest nach lateral und dorsal (Hook-Test) oder Außenrotation des Fußes bei fixiertem Unterschenkel (Frick-Test) erfolgen.
Frakturen vom Typ AO 44-C werden in der Regel mittels interfragmentärer Zugschraube und Neutralisations-Plattenosteosynthese versorgt. Die Versorgung von Frakturen mit metaphysärer Trümmerzone (AO 44-C2) ist mitunter anspruchsvoll. Entscheidend ist die Wiederherstellung der korrekten Länge und Rotation der Fibula. Die Verwendung von winkelstabilen Implantaten bietet hier eine höhere Stabilität. Bei Typ C Verletzungen liegt definitionsgemäß eine Syndesmoseninsuffizienz vor, die entsprechend versorgt wird (siehe Abschnitt Syndesmoseninsuffizienz). Bei hohen Fibulafrakturen (AO 44-C3, Maisonneuve-Frakturen) steht die Versorgung der Syndesmoseninstabilität im Vordergrund. Eine zusätzliche Versorgung der proximalen Fibulafraktur ist nicht erforderlich.
Medialer Malleolus
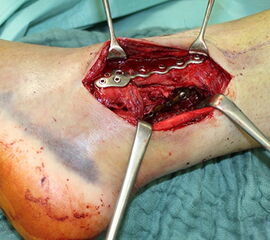
Die Versorgung instabiler Frakturen des medialen Malleolus erfolgt über einen leicht geschwungenen Zugang über den Innenknöchel nach distal verlaufend. Zunächst erfolgt die Exploration des medialen Gelenkanteils und des Frakturspaltes, um eingeschlagenes Periost und Kapselanteile, die eine anatomische Reposition verhindern können, zu entfernen. Anschließend erfolgt die Reposition der Fraktur. Es hat sich bewährt, dies mit einer Spitz-Spitzen-Repositionszange durchzuführen. Dafür erfolgt zunächst eine Bohrung im proximalen Fragment frakturnah um den einen Schenkel der Repositions-Klemme einzuhängen. Der zweite Schenkel wird unterhalb des medialen Malleolus durch das Deltaband eingebracht. Welches Osteosynthese-Verfahren für die Retention der Fraktur gewählt werden sollte, hängt von der Anzahl und Größe der Fragmente, dem Frakturverlauf und der Knochenqualität ab. Bei horizontalem Frakturverlauf und ausreichender Fragmentgröße erfolgt die Fixierung vorzugsweise mittels zweier Zugschrauben (Abbildung 13 & 14). Ist das Fragment zu klein oder handelt es sich um eine mehrfragmentäre Fraktur, so kann die Versorgung wahlweise mit einer Zuggurtungsosteosynthese oder mittels winkelstabiler Hakenplatte erfolgen. Diese Versorgungsarten bieten sich auch bei osteoporotischen Frakturen an.
Deltaband-Instabilität
Die Stabilität des Deltabandes sollte vor allem bei intaktem medialen Malleolus überprüft werden, da diese Verletzungen häufig übersehen werden. Liegt in der Stresstestung mittels Bildwandler eine Instabilität vor, so sollte diese mittels transossärer Nähte oder mit Hilfe von Fadenankern stabilisiert werden. Wird damit keine ausreichende Stabilität erreicht, kann eine Augmentation des Bandkomplexes hilfreich sein.
Posteriorer Malleolus
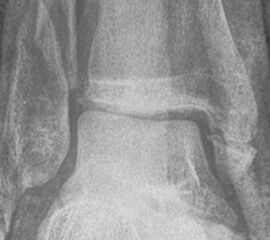
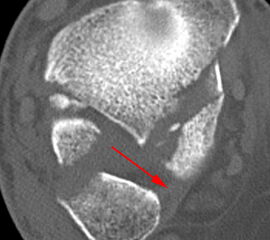
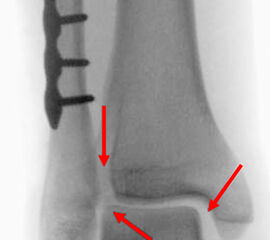
Seit einer Untersuchung von Nelson und Jensen aus dem Jahre 1940 wird allgemein akzeptiert, dass die Indikation zur Osteosynthese des Tibiahinterkantenfragments nur dann besteht, wenn die Größe mehr als ein Drittel (nach zahlreichen Autoren auch ein Viertel) der Gelenkfläche beträgt (Abbildung 15) 25. Dieses bis heute allgemeinakzeptierte Vorgehen basiert auf der Beobachtung von lediglich acht unterschiedlich versorgten Patienten. Seither gibt es keine weiteren klinischen Studien, die dieses Vorgehen stützen. Mittlerweile gibt es allerdings zunehmend Hinweise, dass bei der Versorgung des posterioren Malleolus viele andere Faktoren eine wichtige Rolle spielen 26. Da an der Tibiahinterkante das Lig. tibiofibulare posterius ansetzt (Abbildung 16), wird durch die offene Reposition und Stabilisierung die Integrität und die physiologische Spannung der hinteren Syndesmose rekonstruiert (Abbildung 17). Dies ist entscheidend für die anatomische Reposition der Fibula in der Tibiainzisur.
Gardner et al. konnten beispielsweise zeigen, dass die offene anatomische Reposition der Tibiahinterkante der Stabilisierung mittels Stellschraube überlegen war und gleichzeitig mit einer geringeren Rate an postoperativen Fehlstellungen der Fibula in der CT-Kontrolle einherging 2728. Aus Sicht der Autoren ist prinzipiell die Stabilisierung über eine direkte Reposition indiziert, wenn die Größe des Fragmentes dies erlaubt. Bei gleichzeitigem Vorliegen einer Fraktur des lateralen und/oder medialen Malleolus sollte zunächst die Versorgung der des Tibiahinterkantenfragments erfolgen. Dies erlaubt die radiologische Kontrolle der Reposition und Osteosynthese-Lage, welche durch eine zuvor aufgebrachte Fibula-Platte häufig erschwert ist 29. Dafür werden die Patienten in Seitenlage gelagert. Dies erlaubt die direkte Versorgung der posterioren Malleolusfraktur über einen posterolateralen Zugang 30. Das sehr kräftige Periost wird im Frakturverlauf inzidiert und aus den Frakturspalt entfernt, so kann eine anatomische Reposition erfolgen. Entsprechend der Fragmentgröße erfolgt entweder die Versorgung mittels Drittelrohrplatte in Antiglide-Technik oder eine Zugschraubenosteosynthese. Die Versorgung der Fibula-Fraktur gelingt über den gleichen Zugang. Zur Versorgung des medialen Malleolus wird der Patient auf den Rücken umgelagert. Dies kann bei entsprechender Vorbereitung ohne erneutes steriles Abdecken erfolgen. Durch dieses Vorgehen konnte im eigenen Kollektiv die Notwendigkeit einer Stabilisierung der Syndesmose mit Stellschraube/Tight Rope deutlich reduziert werden.
Syndesmosen-Instabilität
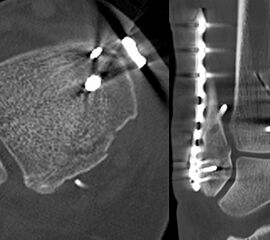
Liegt eine Syndesmosen-Insuffizienz vor (Abbildung 18), so erfolgt nach der Osteosynthese aller Frakturen im ersten Schritt die Reposition der Fibula in die Incisura fibularis der Tibia mittels Repositionszange. Danach sollte geprüft werden, ob die Dorsalextension im OSG noch uneingeschränkt möglich ist. Falls vorhanden, ist es hilfreich die korrekte Reposition mittels intraoperativen CT zu kontrollieren. Die Durchführung eines intraoperativen 3D Scans konnte nach zufriedenstellenden Ergebnissen in der konventionellen 2D Bildgebung bereits intraoperativ in 20-40% ein korrekturbedürftiges Ergebnis zeigen 3132. Anschließend erfolgt das Einbringen einer Stellschraube oder eines Tight Ropes (Abbildung 19). Dabei sollte darauf geachtet werden, dass die Bohrung knapp proximal des distalen Tibio-Fibular-Gelenkes angelegt wird. Die Bohrung sollte in 30° von posterior nach anterior und parallel zur Gelenklinie des OSG gerichtet sein. Beim Einbringen der Schraube ist darauf zu achten, die Fibula nicht an die Tibia zu komprimieren. Postoperativ empfehlen wir die Durchführung einer CT-Untersuchung des verletzten und des unverletzten Sprunggelenkes. Nur so ist aus unserer Sicht die Reposition der Fibula sicher zu beurteilen.
Es ist zu beachten, dass bei der Versorgung der Syndesmoseninstabilität bisher viele Fragen nicht eindeutig beantwortet sind. Dies beginnt mit der Auswahl des Testverfahrens zur Überprüfung der Instabilität und dem Nachweis der Korrekten Reposition der Fibula in der Inzisur. Auch die Wahl des Implantates, sowie die notwendige postoperative Bildgebung sind Gegenstand anhaltender Diskussionen. Bekannt ist, dass Syndesmosenverletzungen in bis zu 23% der OSG-Frakturen auftreten und dass die anatomische Reposition der distalen Fibula in die Tibiainzisur eine hohe prognostische Relevanz hat 33. Allerdings ist die Kontrolle der Reposition durch die variable Form und Tiefe der Tibiainzisur nur anhand zweidimensionaler Röntgen-Aufnahmen intra-operativ erschwert. Die Tiefe der Inzisur variiert zwischen 1 mm und 7,5 mm und weist nur in 60-75% eine konkave Form auf 34. Auch die Wahl des Implantates ist Grund für andauernde Kontroversen. Standardmäßig erfolgt bisher in den meisten Kliniken die Versorgung mittels Stellschrauben-Osteosynthese. Allerdings konnten verschiedene Studien zeigen, dass die Fehl-Repositionsrate nach Stellschrauben-Versorgung höher lag als nach einer Versorgung mittels Tight Rope 3536. Auch, ob die postoperative CT-Bildgebung zur Stellungskontrolle notwendig ist und wenn ja, ob der Vergleich zum unverletzten Bein durchgeführt werden sollte, ist Gegenstand intensiver Diskussionen. Postoperativ wird eine insuffiziente Reposition in bis zu 38% beobachtet 33. Man muss aber vermuten, dass diese insbesondere mit der konventionellen Bildgebung nicht zuverlässig erkannt werden und somit ursächlich für persistierende Beschwerden sind. Bei knöchernen Syndesmosenausrissen an Fibula (Wagstaffe-Fragment) oder Tibia (Tubercule du Tillaux-Chaput) sollte eine direkte Versorgung mittels Schraubenosteosynthese oder mittels transossären Nähten angestrebt werden.
Nachbehandlung
Es existieren nur wenige Daten zur evidenzbasierten Nachbehandlung der OSG-Fraktur. Eine aktuelle Metaanalyse zeigte bessere Ergebnisse nach früher Mobilisierung und Belastung ohne erhöhte Komplikationsrate 37. In den meisten Kliniken erfolgt die Nachbehandlung nach OSG-Frakturversorgung bisher regelhaft mit einer Teilbelastung von 20 kg für 6 Wochen postoperativ. Bei komplexen Frakturen kann eine Ruhigstellung im Gips/Vakuum-Orthese bis zur sicheren Wundheilung sinnvoll sein. Bereits unmittelbar postoperativ sollte eine krankengymnastische belastungsfreie Mobilisierung des OSG mit besonderem Augenmerk auf die Wiederherstellung der Dorsalextension erfolgen. Nach regelrechter 6-Wochen-Röntgen-Verlaufskontrolle ist eine schmerzabhängige Belastungssteigerung bis hin zur Vollbelastung erlaubt.
Komplikationen
Kurzfristige Komplikationen
Die häufigsten Komplikationen im unmittelbaren postoperativen Verlauf sind Hämatome, Wundrandnekrosen, Wundheilungsstörungen oder oberflächliche Infektionen, die in der Literatur mit 1-13% angeben werden 38. Tiefe Infekte werden mit einer Inzidenz von 0,4-2% angegeben 39401541. SooHoo und Kollegen berichten in der umfangreichsten Datenanalyse von über 57.000 Frakturen von 1,44% Wundinfektionen, 0,82% Revisionen der Osteosynthese, 0,16% Amputationen und einer Mortalität von 1,07% (Lungenembolie) 42. Die Komplikationsrate stieg in diesem Kollektiv mit der Komplexität der Fraktur und dem Patientenalter an. Bei Diabetikern werden signifikant erhöhte Raten an Wundkomplikationen und -infekten zwischen 40 und 50% angegeben 43.
Mittel- und langfristige Komplikationen
Die Schwierigkeiten bei der Versorgung von OSG Frakturen werden sichtbar, nicht im kurzzeitigen postoperativen Verlauf, sondern vor allem an den schlechten Langzeitergebnissen 42. Selbst bei vergleichsweise einfachen, isolierten Fibulafrakturen berichten Winters et al. schon nach einem Jahr über mäßige bis schlechte Ergebnisse in über 20 % der Fälle 44. In der Arbeit von Day et. al. wiesen Patienten mit Bimalleolar-Frakturen nach 10 Jahren nur in 52% gute bis sehr gute Ergebnisse auf 45. Bei einem Drittel der Patienten zeigten sich klinische Zeichen einer posttraumatischen Arthrose, radiologisch sogar bei bis zu 76%. Vergleichbare Ergebnisse zeigte auch Hong et al. bei Patienten mit bi- oder trimalleolaren Frakturen 4647. Über 50% der Patienten litten bereits nach 2 Jahren unter erheblichen Schmerzen und einer posttraumatischen Arthrofibrose, 18-25% waren aufgrund der Verletzung nicht sportfähig. Weitere Risikofaktoren für ein schlechtes Operationsergebnis sind neben der Komplexität der Fraktur 4248, die Größe des posterioren Malleolus-Fragmentes 49, die Beteiligung des medialen Malleolus 50, eine Syndesmosenverletzung 51 sowie ein unzureichendes Repositionsergebnis 5233. Damit ist die Grundvoraussetzung für ein gutes Operationsergebnis die anatomische Reposition. Dies ist gleichzeitig bisher der einzige vom Operateur beeinflussbare Risikofaktor. Allerdings kann auch die optimale knöcherne Rekonstruktion das Auftreten von unbefriedigenden Ergebnissen nicht verhindern 53. Dieses Wissen legt den Schluss nahe, dass intraartikuläre Begleitverletzungen wie Kapsel- und Bandzerreißungen, sowie chondrale und osteochondrale Schäden mitverantwortlich für die schlechten subjektiven und objektiven Ergebnisse sind. Beim Vorliegen einer symptomatischen Sprunggelenksarthrose verbleiben als Therapieoptionen die Arthrodese – bei zusätzlicher Fehlstellung mit Achskorrektur – bzw. der endoprothetische Ersatz des oberen Sprunggelenks.
Perspektiven und aktuelle Trends
Intraartikuläre Begleitverletzungen
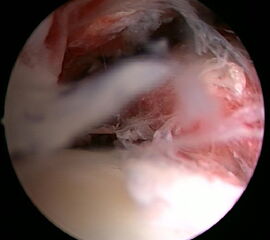
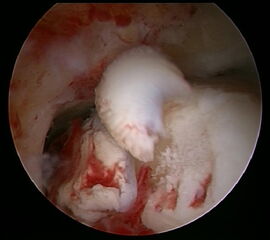
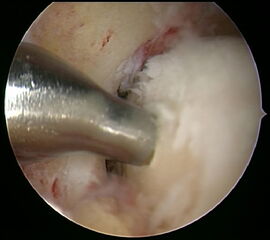
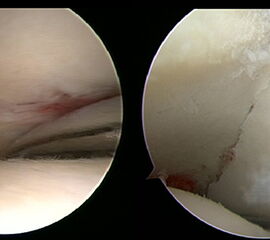
Ein aktuelles systematisches Review zur arthroskopisch-assistierten Frakturversorgung (AORIF) am Sprunggelenk identifizierte bei 495 von 782 Patienten (63,3%) chondrale Verletzungen 54. Weder durch die klinische Untersuchung noch mit konventionellen Röntgenaufnahmen oder mittels CT-Bildgebung lassen sich diese Verletzungen zuverlässig diagnostizieren. Aus diesem Grund rückt die arthroskopisch-assistierte Frakturversorgung am oberen Sprunggelenk zunehmend in den Fokus. Die Arthroskopie ermöglicht im Rahmen der Frakturversorgung sowohl die Kontrolle der Reposition als auch die Beurteilung und Therapie von intraartikulären Pathologien. Während sich die arthroskopisch-unterstützte Versorgung einiger Frakturen bereits etabliert hat (z.B. proximale Tibiafraktur) gehört der Einsatz der Arthroskopie bei der Frakturversorgung des oberen Sprunggelenks in den allermeisten Kliniken noch nicht zum Versorgungsalltag 155 Im Gegenteil, in einer aktuellen amerikanischen Datenbankanalyse des United Healthcare Orthopedic Datasets wurden zwischen 2007 und 2011 insgesamt 32 307 Patienten identifiziert, die mittels ORIF an einer Sprunggelenksfraktur versorgt wurden. In weniger als einem Prozent erfolgte eine arthroskopisch-assistierte Versorgung 55. Dem gegenüber stehen arthroskopische Studien der vergangenen Jahre, die zeigen konnten, wie häufig es zu intraartikulären Verletzungen bei Sprunggelenksfrakturen kommt. Das Risiko für diese intraartikulären Begleitverletzungen nimmt mit der Komplexität der Fraktur zu 5657. Es liegt also nahe, dass bei komplexeren Frakturen die Durchführung einer Arthroskopie im Rahmen der Frakturversorgung einen positiven Effekt auf das Behandlungsergebnis hat. Aus Sicht der Autoren sollte es Ziel für die Zukunft sein, die Frakturtypen zu identifizieren, die von einer arthroskopisch-assistierten Frakturversorgung profitieren. Die diagnostische Arthroskopie mit dem Ziel der gleichzeitigen arthroskopischen Therapie ist in der aktuellen S2-Leitlinie bereits eine Level-1b-Empfehlung. In den Abbildungen 20 – 30 ist schrittweise unser Vorgehen zur arthroskopisch assistierten Versorgung einer Trimalleolarfraktur dargestellt.