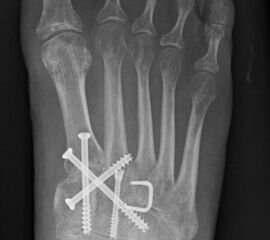
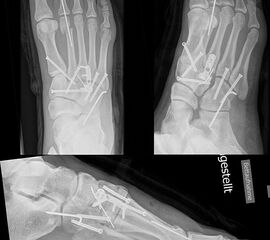
Kurzzusammenfassung
Verletzungen im Bereich der Lisfranc-Gelenke sind selten und werden häufig primär nicht gesehen, unterschätzt oder erst erheblich verspätet festgestellt. Sowohl eine inadäquate als auch eine verspätete Therapie erhöht das Risiko für ein unbefriedigendes Ergebnis. Bis zu 60% der Patienten entwickeln auch bei optimaler Versorgung eine posttraumatische Arthrose, die im Falle von Beschwerden häufig eine Korrekturarthrodese erforderlich machen. Die korrekte primäre Diagnose ist oft schwierig, da in den initial meist unbelasteten Röntgenaufnahmen nur Luxationen und Frakturen der Metatarsalebasen mit relevanter Dislokation zu sehen sind, nicht aber subtile Frakturen und Luxationen oder rein ligamentäre Verletzungen. Daher sollten möglichst belastete Röntgenaufnahmen angefertigt und bei klinischem oder radiologischem Verdacht auf eine Lisfranc-Verletzung großzügig die Indikation zur Computertomographie bzw. MRT gestellt werden.
Stabile, nicht dislozierte Verletzungen können konservativ mit initialer Ruhigstellung und Entlastung therapiert werden. Alle dislozierten Verletzungen sollten operiert werden. Hierfür existieren 3 Therapieoptionen: 1. die geschlossene Reposition und perkutane Refixation, 2. die offene Reposition und interne stabile Fixierung und 3. die primäre Arthrodese. Die anatomische Reposition und stabile Retention sind wichtige Faktoren um Langzeitschäden zu vermeiden bzw. minimieren.
Anatomie
Die tarsometatarsalen Gelenke (TMT) werden auch Lisfranc-Gelenke genannt. Der Name stammt von dem französischen Chirurg und Feldarzt Jacques Lisfranc, der als erster eine Amputation durch diese Gelenklinie beschrieb 1234. Die Lisfranc- bzw. TMT-Gelenke werden durch die Basen der 5 Metatarsalia distal und das Os cuneiforme mediale, intermedium und laterale sowie das Os cuboideum proximal gebildet. Der Fuß wird in 3 Säulen aufgeteilt, eine mediale Säule, bestehend aus dem TMT-1, eine mittlere Säule, bestehend aus den TMT-2 und -3 und eine laterale Säule, die von den TMT-4 und -5 gebildet wird. Das TMT-2-Gelenk steht proximaler als die übrigen TMT-Gelenke und hat dadurch eine größere Kontaktfläche zu allen 3 Ossa cuneiformei, wodurch es mit diesen besser verzahnt ist (Abb. 1).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
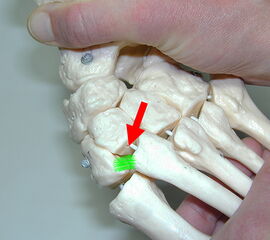
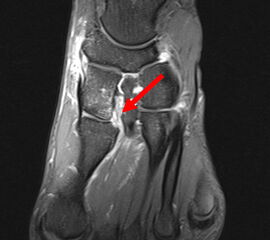
Das TMT-2 gilt als Schlüsselgelenk der Lisfranc-Gelenkreihe 2534 (Richter 2007). Stabilisiert wird das knöcherne Konstrukt durch plantare und dorsale tarsometatarsale, intermetatarsale und intertarsale Ligamente. Die plantaren Ligamente sind kräftiger als die dorsalen, was die meist dorsale Luxationsrichtung erklärt. Die Basen der Metatarsale 2-5 sind durch kräftige intermetatarsale Ligamente verbunden. Diese intermetatarsale ligamentäre Stabilisierung fehlt allerdings zwischen der 1. und 2. Metatarsalebasis. Stattdessen findet sich zwischen dem Os cuneiforme mediale und der Basis des Metatarsale 2 das kräftigste der Ligamente, das Lisfranc-Ligament (Abb. 2). Es stellt die einzige Verbindung zwischen der medialen und der mittleren Fußsäule dar 1627589. Es kann ein dorsaler und ein plantarer Anteil unterschieden werden. Eine zusätzliche dynamische Stabilisierung wird durch einstrahlende Fasern des M. tibialis anterior und posterior sowie des M. peroneus longus bewirkt 5 (Richter 2007).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Epidemiologie und Aetiologie
Verletzungen der Lisfranc-Gelenke sind relativ selten mit einer Inzidenz von 1 von 55.000 pro Jahr bzw. 0,2% aller Frakturen. Die Unfälle ereignen sich meist in der 3. Lebensdekade, wobei Männer 2-4 mal häufiger betroffen sind als Frauen 2364. In 88% der Fälle liegen geschlossene Verletzungen vor 910. Verletzungen der Lisfranc-Gelenke werden häufig primär übersehen oder unterschätzt. Dennoch ist die frühzeitige Diagnose und Therapie entscheidend eine Langzeitmorbidität mit persistierenden Schmerzen, Fehlstellungen, Instabilitäten und Arthrose sowie aufwändige Folgeeingriffe wie Korrekturarthrodesen zu vermeiden bzw. reduzieren 11310.
Es gibt ein breites Spektrum an Lisfranc-Verletzungen von rein ligamentären Verletzungen bis hin zu komplexen Luxationsfrakturen mit und ohne zusätzliche Bandverletzungen und Gelenkbeteiligung 9113, wobei osteoligamentäre Kombinationsverletzungen häufiger auftreten als isolierte Frakturen 5. In bis zu 40% ist das Chopartgelenk mit betroffen 511.
Lisfranc-Verletzungen können durch direkte und indirekte Traumata entstehen. Die Unfälle sind meist Hochrasanzverletzungen im Rahmen von Auto- und Motorradunfällen sowie Stürze aus großer Höhe. Aber auch nieder-energetische Verletzungen im Rahmen eines Umknick- oder Plantarflexionstraumas beim Tritt in ein Loch oder Verfehlen einer Treppenstufe sowie Sportunfälle, insbesondere Kontaktsportarten und Reitunfälle mit Steigbügelverletzungen, können ursächlich sein und sollten nicht unterschätzt werden 511.
Die meist indirekten Unfallmechanismen bestehen in der Regel einerseits in einer Hyperplantarflexion bzw. einen in Plantarflexion fixierten Fuß mit axialer Krafteinwirkung oder andererseits in einer forcierten Plantarflexion mit Rotationsbelastung im Vorfuß bei fixiertem Rückfuß.
Direkte Unfallmechanismen im Bereich des Fußrückens, z.B. massive Quetschungen bei Verkehrsunfällen, sind selten und sind häufig mit einem erheblichen Weichteilschaden, Gefäß- und Nervenverletzungen sowie Kompartment-Syndromen vergesellschaftet 161129510 (Richter 2007).
Die ligamentären und knöchernen Verletzungen entstehen meist an den Schwachstellen im Bereich der dorsalen Bänder sowie zwischen TMT-1 und -2 211.
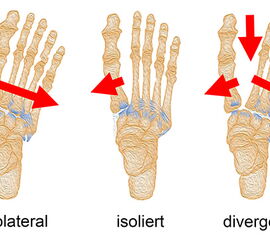
Luxationen der Lisfranc-Gelenkreihe wurden, basierend auf dem 3 Säulenmodell des Mittelfußes, 1909 von Quenu u. Küss je nach Luxationsrichtung klassifiziert in homolaterale, isolierte und divergierende Luxationen (Quenu u. Küss 1909).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Hartcastle et al. modifizierten diese Klassifikation 1982 auf der Grundlage von Dislokationen und Inkongruenzen. Bei Typ A-Verletzungen besteht eine komplette Dislokation oder Inkongruenz aller TMT-Gelenke in eine Richtung. Typ B-Verletzungen weisen eine partielle Dislokation eines oder mehrerer TMT-Gelenke auf. Bei Typ C-Verletzungen besteht eine divergierende Dislokation der TMT-Gelenke 12.
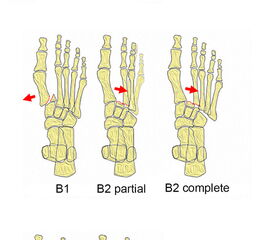
Myerson et al. (Abb. 5) unterschieden bei dieser Klassifikation weiter nach Richtung der Luxation in Typ B1-Verletzungen mit Dislokation des TMT-1-Gelenks nach medial bzw. Typ B2 des 2.-5. Strahls nach lateral. Bei Typ C1-Verletzungen wird eine divergierende Dislokation einiger weniger Strahlen bzw. bei Typ C2-Verletzungen aller Strahlen unterschieden 13.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
In einer weiteren Klassifikation von Nunley und Vertullo 8 werden isolierte Verletzungen des Lisfranc-Ligaments durch nieder-energetische Verletzungsmechanismen, meist im Rahmen von Sportverletzungen, anhand von klinischen Untersuchungsbefunden und belasteten Röntgenbildern sowie Skelett-Szintigraphie unterschieden:
- Stadium 1: Keine Diastase zwischen Metatarsale 1 und 2 Basis und keine Abflachung des Fußlängsgewölbes. Nachweis einer Verletzung in der Szintigraphie.
- Stadium 2: Diastase von 1-5 mm zwischen Metatarsale 1 und 2 Basis ohne Abflachung des Fußlängsgewölbes.
- Stadium 3: Diastase von mehr als 5mm zwischen Metatarsale 1 und 2 Basis sowie Abflachung des Fußlängsgewölbes in der seitlichen Aufnahme bei vermindertem Abstand zwischen dem plantaren Rand der Metatarsale-5-Basis und dem plantaren Rand des Os cuneiforme mediale.
Hieraus lassen sich Therapiealgorithmen ableiten. Stadium-1-Verletzungen können konservativ behandelt werden, während bei Stadium-2- und -3-Verletzungen eine anatomische Reposition und stabile Refixation erforderlich ist 38.
All diese Klassifikationen korrelieren jedoch nicht mit dem klinischen Outcome 6313.
Symptomatik
In über 20% der Fälle werden Lisfranc-Verletzung initial nicht erkannt 161121013. Dies kann zum einen an der Unerfahrenheit des Untersuchers liegen. Anderseits sind subtile Verletzungen grundsätzlich schwierig zu erkennen und in den meist unbelasteten Röntgenaufnahmen bei der Erstvorstellung nach dem Unfall oft nicht sichtbar. Oftmals treten diese Verletzungen aber auch im Rahmen von Polytraumen und Hochrasanzverletzungen auf, wobei dann zunächst andere, vital bedrohliche Verletzungen im Vordergrund stehen 16112 (Richter 2002).
Generell sind solche Hochrasanzverletzungen mit deutlicher Fehlstellung leichter zu erkennen als nieder-energetische Verletzungen mit weniger Schmerzen und subtileren Verletzungszeichen, die deshalb oft unterschätzt werden 3.
Initial zeigt sich neben einem lokalen Druckschmerz häufig eine starke Weichteilschwellung sowie ggf. eine Fehstellung und die Patienten können den Fuß oft nicht belasten. Pathognomonisch ist eine plantare Ekchymose 925116410.
Die Patienten klagen häufig, insbesondere bei initial übersehenen Verletzungen, über prolongierte belastungsabhängige Schmerzen und ggf. Schwellung im Mittelfußbereich. Im weiteren Verlauf können sich Deformitäten, wie z.B. ein Pes planovalgus et abductus, Instabilitäten sowie eine posttraumatische Arthrose bilden.
Diagnostisches Vorgehen
Am Anfang der Diagnostik steht eine exakte Anamnese des Unfallhergangs und der Beschwerden. Diese können häufig bereits Rückschlüsse auf die Verletzung geben.
Oft ist der betroffene Fuß initial nicht belastbar und weist eine starke Schwellung des gesamten Fußes sowie eine plantare Eckchymose im Mittelfußbereich auf. Gelegentlich ist eine Fehlstellung zu erkennen.
Es schließ sich eine gründliche, systematische Untersuchung des Fußes im Seitenvergleich an. Hier lässt sich meist ein Druckschmerz zwischen der Basis des 1. und 2. Metatarsale und über den verletzten Gelenken auslösen sowie ein Schmerz bei Querkompression. Die Überprüfung der axialen Stabilität zwischen Metatarsale 1 und 2, wie auch die Manipulation der betroffenen TMT-Gelenke sind meist schmerzhaft. Bei subtileren Verletzungen kann durch forcierte Pronation und Abduktion des Vorfußes bei fixiertem Rückfuß ein Schmerz ausgelöst werden (Abb. 6).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Gelegentlich zeigt sich ein Gap-Zeichen mit verbreitertem Abstand zwischen der 1. und 2. Zehe. Ein Compartment-Syndrom sowie Verletzungen der A. dorsalis pedis und des N. peroneus profundus sind auszuschließen 111253410 (Richter 2007).
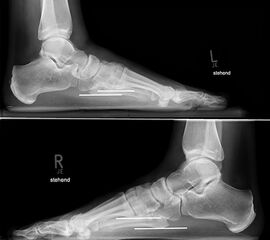
Standardisierte Röntgenaufnahmen des betroffenen Fußes, dorsoplantar (dp), streng seitlich sowie eine Schrägaufnahme werden angefertigt. Diese sollten möglichst unter Belastung angefertigt werden, da in den unbelasteten Aufnahmen insbesondere diskrete Veränderungen häufig nicht sicher zu erkennen sind.
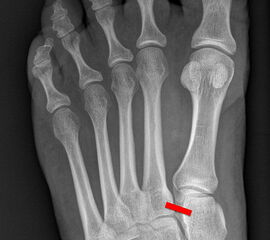
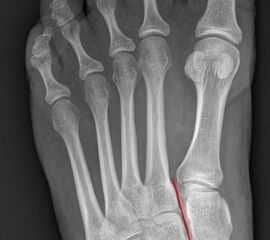
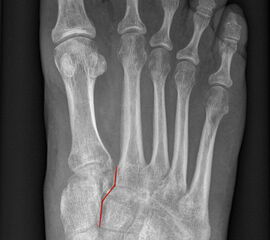
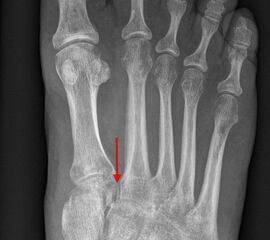
Auf den dp-Aufnahmen sollte der mediale Rand der Metatarsale-2-Basis mit dem medialen Rand des Os cuneiforme intermedium eine homogene Linie ohne Stufenbildung bilden (Abb. 7+8). Außerdem ist auf den Abstand zwischen der Metatarsale-1- und -2-Basis zu achten. Dieser sollte nicht größer als 2 mm bzw. im Vergleich zur Gegenseite nicht mehr als 1 mm erweitert sein. In bis zu 90% der Fälle zeigt sich ein sogenanntes „Fleck sign“ (Abb. 9), ein knöchernes Fragment zwischen der Metararsale-1- und -2-Basis im Sinne eines knöchernen Ausrisses des Lisfranc-Ligaments an der Metatarsale-2-Basis 211936410. Oft liegen zusätzliche Frakturen der Metatarsalebasen oder der Tarsale vor, die ebenfalls identifiziert werden sollten. Bei jeder Mittelfußbasisfraktur sollte umgekehrt an eine Lisfranc-Verletzung gedacht werden.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
In der Schrägaufnahme sollte der mediale Rand des Cuboids mit dem medialen Rand der Metatarsale-4-Basis eine homogene Linie bilden.
In der seitlichen Aufnahme ist auf Dislokationen und Subluxationen in den Tarsometatarsalgelenken sowie auf einen Verlust des Fußlängsgewölbes zu achten. Bei Instabilitäten des 1. Strahls bzw. Abflachung des Fußlängsgewölbes tritt in der Seitaufnahme die plantare Kontur des Os cuneiforme mediale tiefer im Vergleich zur Basis des Metatarsale 5. Darüber hinaus sollte die Cyma-Linie im Bereich des Chopartgelenkes in der Seitaufnahme eine harmonische S-förmige Linie bilden.
Insbesondere bei rein ligamentären, aber auch subtilen Verletzungen können belastete Vergleichsaufnahmen der unverletzten Gegenseite oder Streßaufnahmen des verletzten Fußes unter Bildwandlerkontrolle hilfreich sein 161129584 (Richter 2007).
Aber auch in den belasteten Röntgenaufnahmen sind subtile Frakturen und Luxationen oder rein ligamentäre Verletzungen oft nicht sicher darstellbar 7.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
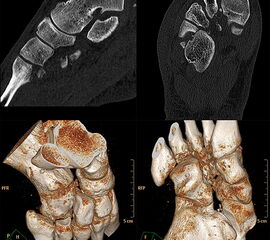
Bei Verdacht auf eine Lisfranc-Verletzung sollte daher die Indikation zur Computertomographie (CT) mit multiplanaren Rekonstruktionen großzügig gestellt werden. Hier können auch diskrete Dislokationen und kleine Fragmente gut dargestellt werden. Auch bei Nachweis einer Lisfranc-Verletzung sollte stets ein CT zur Suche nach Begleitverletzungen sowie zur Planung der weiteren Therapie angefertigt werden 9751164 (Richter 2007).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
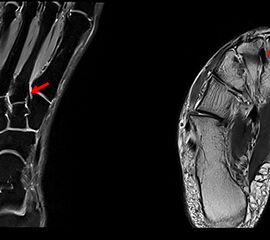
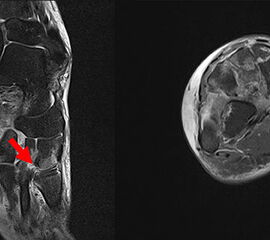
Das Lisfranc-Ligament selbst lässt sich am Besten im MRT beurteilen. Gelegentlich lässt sich im MRT ein Knochenmarksödem als einziges Zeichen einer nicht dislozierten Fraktur finden. Die MRT-Diagnostik ist allerdings eher unklaren interossären Erweiterungen bei persistierenden Schmerzen zur Suche nach isolierten Bandverletzungen vorbehalten 7511.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Bei persistierenden Schmerzen und ausgeprägter Schwellung, aber auch bei plantarer Ekchymose und unspezifischer klinischer und radiologischer Untersuchung bei Erstvorstellung sollte nach ca. 10 Tagen eine klinische und radiologische Reevaluation erfolgen. Hierbei sollten unbedingt belastete Röntgenaufnahmen angefertigt werden und, bei weiterhin unklarem Befund, die Indikation zur Schnittbildgebung großzügig gestellt werden.
Therapeutisches Vorgehen
Therapieziele:
Für ein gutes Endergebnis und eine gute Prognose sind eine frühe Diagnosestellung und eine adäquate Therapie entscheidend. Lediglich bei stabilen, nicht dislozierten Verletzungen ist eine konservative Therapie gerechtfertigt. Bei Dislokationen sollte stets eine operative anatomische Reposition mit Rekonstruktion der Länge der medialen und lateralen Fußsäulen sowie der Gelenkflächen und des Längsgewölbes mit anschließender Osteosynthese zur Stabilisierung erfolgen. Auch die ligamentären Instabilitäten sollten erfasst und adressiert werden 511310 (Richter 2007). Ausgedehnte Weichteilschäden, Kompartment-Syndrome und offene Verletzungen sowie Polytraumen machen häufig ein mehrzeitiges Vorgehen erforderlich 115 (Richter 2007).
Indikationen und Kontraindikationen:
Eine absolute Kontraindikation der OP stellt letztlich nur eine allgemeine Inoperabilität aufgrund eines schlechten Allgemeinzustandes dar. Die definitive Versorgung sollte allerdings erst nach Abschwellung der Weichteile erfolgen, um Weichteilkomplikationen zu vermeiden. Ggf. ist ein mehrzeitiges Vorgehen mit primärer Reposition grober Dislokationen mit temporärer Anlage eines Fixateurs externe oder eine Dermatofasziotomie bei Vorliegen eines Fußkompartment-Syndroms erforderlich.
Aufklärung:
Neben den allgemeinen OP-Risiken ist darüber aufzuklären, dass es sich bei Lisfranc-Verletzungen um ein schwerwiegendes Trauma handelt. Die Therapie ist komplex und die Nachbehandlung oft langwierig. Häufig können Restbeschwerden und Funktionseinschränkungen verbleiben oder sich eine posttraumatische Arthrose bilden. Postoperativ ist eine langwierige Ruhigstellung und Entlastung bzw. Teilbelastung erforderlich und es kommt meist zu einer langwierigen Schwellneigung. In der Regel ist ein weiterer Eingriff zur Metallentfernung erforderlich. Nach Beendigung der Ruhigstellung benötigen die Patienten oft langfristig Lymphdrainage, Physiotherapie und Gangschule. Das Endergebnis der Behandlung ist oft erst nach einem Jahr oder auch später zu erwarten 14.
Prinzipien der verschiedenen Therapieformen
Lediglich bei stabilen, nicht dislozierten Verletzungen bzw. bei reponiblen, im Gips stabil retendierbaren Verletzungen ist eine konservative Therapie gerechtfertigt. Hier sollte eine Ruhigstellung und Entlastung im Unterschenkelcast oder Walker-Stiefel für 6-8 Wochen erfolgen, mit anschließendem schrittweisen Belastungsaufbau im Walker-Stiefel über weitere 6 Wochen 29584 (Richter 2007).
Alle dislozierten und instabilen Verletzungen sollten operativ reponiert und stabilisiert werden. Bei offenen Verletzungen, Kompartment-Syndrom und Polytrauma ist häufig ein mehrzeitiges Vorgehen erforderlich 11. Die definitive operative Versorgung erfolgt nach Abschwellung der Weichteile. Grobe Dislokationen sind unverzüglich zu reponieren, um weitere Weichteilschäden zu minimieren, ggf. ist die temporäre Anlage eines Fixateurs externe erforderlich. Wichtig sind eine exakte anatomische Reposition und eine stabile Retention.
Für die definitive Versorgung stehen verschiedene Therapieoptionen zur Verfügung:
- Geschlossene Reposition mit perkutaner Refixation mit K-Drähten und/oder Schrauben.
- Offene Reposition und interne Refixation mittels Schrauben. Die Schrauben können entweder als Stellschraube oder als Zugschraube eingebracht werden. Alternativ können, insbesondere im Bereich der lateralen Säule K-Drähte oder Klammern verwendet werden.
- Arthrodese: primär bei multidirektionaler Instabilität und komplexer Gelenkzerstörung, ansonsten eher sekundär bei ungenügender anatomischer Reposition und/oder Versagen der Osteosynthese oder verspätet diagnostizierten Verletzungen mit persistierenden Schmerzen und Instabilitäten sowie posttraumatischer Arthrose.
Therapie der isolierten Ruptur des Lisfranc-Ligaments
Patienten mit einer isolierten Verletzungen des Lisfranc Ligaments Grad II und III (n. Nunley) profitieren von einer operativen Therapie (Abb. 13).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
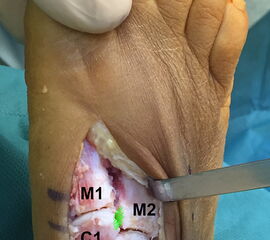
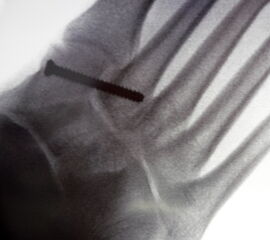
Bei frischen Verletzungen gelingt meist die geschlossene Reposition durch eine Repositionszange unter Bildverstärkerkontrolle. Anschließend wird über eine kleine mediale Inzision ein Kirschnerdraht vom Os cuneiforme mediale in die Metatarsale II-Basis gebohrt und das Lisfranc-Ligament durch eine Stellschraube in anatomischer Stellung ruhiggestellt. Durch weitere Schrauben lässt sich bei Bedarf das Tarsometatarsale I-Gelenk und der Raum zwischen Os cuneiforme I und II stabilisieren. Nach Lagekontrolle unter dem Bildverstärker wird eine durchbohrte Schraube mit durchgehendem Gewinde eingebracht (Abb. 14). Von der Verwendung von Zugschrauben wird abgeraten, da diese eine unnötige und unphysiologische Kompression der Gelenkflächen erzeugen.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Verwendet werden kanülierte oder Standard-Kleinfragmentschrauben. Die Verwendung von 2,0 mm Kirschnerdrähten ist ebenfalls möglich. Hier besteht allerdings ein erhebliches Risiko der Lockerung und Dislokation 15. Thordarson und Hurvitz (2002) 16 berichten über den Einsatz von resorbierbaren Schrauben. Gelingt die geschlossene Reposition nicht, was insbesondere bei verzögerter Diagnostik der Verletzung aufgrund der ausgeprägten Narbenbildung zwischen dem I. und II. Strahl der Fall sein kann, so wird über einen dorsalen Zugang das Narbengewebe ausgeräumt und anschließend nach Reposition die durchbohrte Schraube gesetzt. Postoperativ schließt sich eine achtwöchige Phase mit vollständiger Entlastung an. Der Patient ist darauf hinzuweisen, dass eine höhere Belastung des Fußes ein hohes Risiko des Schraubenbruches beinhaltet und dass eine gebrochene Schraube schwierig zu entfernen ist. Eine Teilbelastung mit 20 kg wird in Verbindung mit einer nach Fußabdruck angefertigten Einlage nach der achten Woche erlaubt. Die Metallentfernung erfolgt 12 Wochen postoperativ. Anschließend wird die Belastung auf das volle Körpergewicht gesteigert. Der Trainingsaufbau erfolgt stufenweise. Radfahren und Schwimmen ist rasch nach der Metallentfernung möglich; mit einem Lauftraining kann 4 Wochen nach der Metallentfernung begonnen werden. Bis zur Rückkehr in den Wettkampfsport vergehen erfahrungsgemäß 6 Monate. Das Tragen einer abstützenden Einlage wird für mindestens 1 Jahr empfohlen, wobei nach 6 Monaten von der statischen Abstützung zu sensomotorischen Einlagenkonzepten gewechselt werden kann (Abb. 15).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Therapie der Lisfranc Luxationsverletzungen
Bei schwerwiegenderen Verletzungen (Myerson Klassifikation) gib es in der Literatur keinen Konsens über die operative Therapie bezüglich geschlossener vs. offener Reposition, Stabilisierung mit K-Drähten oder Schrauben, Schraubenpositionierung und auch nicht bei der Frage, wann primär eine Arthrodese durchgeführt werden sollte 1810.
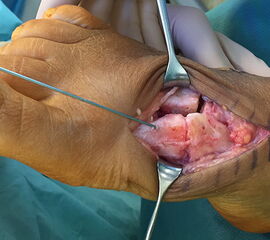
Für die offene operative Therapie wird meist ein antero- oder dorsomedialer Zugang zwischen Metatarsale 1 und 2 direkt lateral der Extensor hallucis longus-Sehne gewählt. Hier ist auf die A. dorsalis pedis und den N. peroneus profundus zu achten, die ca. 1cm distal des TMT-1 von dorsal nach plantar ziehen, sowie auf sensible Äste des N. peroneus superficialis. Bei zusätzlichen Verletzungen der TMT-3 bis 5 wird ein 2. lateraler Zugang über dem Metatarsale 4 bzw. zwischen Metatarsale 4 und 5 angelegt. Dabei sollte eine Hautbrücke von 4-6 cm zwischen den 2 Inzisionen bestehen bleiben (Abb. 16).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Die meisten Autoren bevorzugen eine offene Reposition und interne Fixierung. Es besteht jedoch Uneinigkeit darüber, ob zuerst das TMT-1 oder das TMT-2 als Schlüsselgelenk rekonstruiert werden sollte. Meist wird von medial nach lateral versorgt.
In der Regel werden die physiologisch rigiden TMT-1 bis 3 mittels Schrauben transfixiert. Hierfür werden meist kanülierte Kleinfragment-Kortikalisschrauben (3,5 oder 4 mm) verwendet. Diese können in Stellschraubentechnik von der Metatarsale-1-Basis in das Os cuneiforme mediale (Abb. 17) sowie vom Os cuneifome mediale in die Metatarsale-2-Basis und bei zusätzlicher intercuneiformer Instabilität vom Os cuneifome mediale in das Os cuneifome intermedium eingebracht werden.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Ggf. wird zusätzlich ein K-Draht oder eine Schraube von der Metatarsale-2-Basis in das Os cuneiforme intermedium gebohrt (Abb. 18). Zur Transfixation der TMT-4 und 5-Gelenke werden, entsprechend ihres höheren physiologischen Bewegungsumfangs meist K-Drähte empfohlen. Die Indikation zur Transfixation wird von den meisten Autoren nur bei einer Instabilität gesehen, einige empfehlen eine Transfixation sämtlicher TMT-Gelenke unabhängig vom Ausmaß der Instabilität 10. Kleine, nicht refixierbare Fragmente sollten entfernt werden. Ist ein primärer Hautverschluss nicht möglich, erfolgt die temporäre Weichteildeckung mit Kunsthaut wie Epigard 112951710.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Eine weitere operative Therapiemöglichkeit ist die primäre Arthrodese. Die Indikation zur primären Arthrodese wird von den meisten Autoren bei multidirektionaler Instabilität und komplexer Gelenkzerstörung gesehen. Eine größere Rolle spielt die Arthrodese im Rahmen der Sekundärversorgung, vor allem bei der posttraumatischen Arthrose. Eine frühsekundäre Arthrodese kann auch indiziert sein bei ungenügender anatomischer Reposition und/oder Versagen der Osteosynthese, sowie bei verspätet diagnostizierten Verletzungen mit persistierenden Instabilitäten.
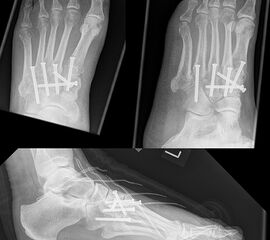
Wird die Entscheidung zur Arthrodese gefällt, sollten nur Gelenke mit einer symptomatischen Arthrose versteift werden. Meist genügt die Arthrodese der TMT-1 bis 3-Gelenke. Die Arthrodese kann mit Schrauben oder dorsalen Platten durchgeführt werden. Die betroffenen Gelenkflächen werden entknorpelt und das Gelenk mit einer Zugschraubentechnik oder einer dorsalen Platte stabilisiert (Abb. 19-22) 25 (Richter 2002; Richter 2007). Einige Autoren befürworten eine primäre Arthrodese auch bei rein ligamentären Verletzungen mit multidirektionaler Instabilität, da diese eine schlechte Heilungstendenz aufweisen und häufiger zu Korrekturverlust neigen 3617112.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Komplikationen der verschiedenen Therapieformen
Frühe Komplikationen umfassen Weichteilproblematiken, Kompartment-Syndrome mit ihren Folgen, Gefäß- und Nervenverletzungen, Wundheilungsstörung, Thrombose bzw. Lungenembolie und Infektionen.
Unter späten Komplikationen werden ungenügende Reposition, Versagen der Osteosynthese mit Repositionsverlust, Wanderung von K-Drähten, Irritation durch Implantate, Schraubenbruch und Knorpelschädigung durch Schrauben zusammengefasst. Hieraus können sich posttraumatische Arthrosen, Instabilitäten, Fehlstellungen, Bewegungseinschränkungen sowie ein CRPS entwickeln 24 (Richter 2007). Aber auch Osteonekrosen oder Pseudarthrosen können entstehen, insbesondere bei initial übersehenen Verletzungen 511. Die posttraumatische Arthrose stellt die häufigste Komplikation dar, deren Entstehung von der initialen korrekten anatomischen Reposition und adäquaten stabilen Retention sowie dem initialen Gelenkschaden bestimmt wird 1310. Allerdings ist nicht jeder radiologische Nachweis einer tarsometatarsalen Arthrose gleichermaßen mit Schmerzen vergesellschaftet 10.
Das Risiko einer posttraumatischen Arthrose ist nach Verletzungen im Bereich der mittleren Säule, insbesondere der Metatarsale-2-Basis höher, verglichen zur medialen und lateralen Säule, wo Inkongruenzen besser tolerieren werden 310.
Die Entscheidung zur konservativen Therapie kann bei subtilen Verletzungen zu bleibenden Beschwerden und Schäden führen, wenn die Verletzung unterschätzt oder fehldiagnostiziert wird 2.
Ein Problem der geschlossenen Reposition mit perkutaner Refixation ist die ungenügende Reposition mit Gewebeinterposition. In dieser Situation ist der Wechsel auf ein offenes Verfahren indiziert 3.
Nachteil der K-Drahtfixation ist eine schlechtere biomechanische Stabilität sowie das erhöhte Risiko von Implantatdislokationen mit sekundärem Repositionsverlust. Auch besteht hier ein erhöhtes Risiko für Pin-Infektionen. Deshalb wird im Bereich des 1. bis 3. Strahls, entsprechend der physiologisch rigideren Gelenkbeschaffenheit, eine Schrauben- oder Plattenfixation empfohlen 3410.
Nachteil der Schraubentransfixation ist neben möglichen Schraubenbrüchen der erforderliche weitere Eingriff zur Metallentfernung, ein möglicher Gelenkschaden durch die transartikuläre Lage, sowie das mögliche Implantatversagen. Diskutiert wird die Verwendung von resorbierbaren Schrauben 211, wobei ein möglicher Repositionsverlust sowie Gelenkschäden durch Abbauprodukte als Risiken im Raum stehen 3. Die Verwendung von dorsalen Platten bietet eine alternative, rigide Fixation, während die Gelenkflächen geschont werden können (Abb. 22). Die Platte bietet auch Vorteile, wenn in der Trümmerzone der Fraktur eine stabile Verankerung der Schraube nicht möglich ist. Biomechanisch bieten die Platten keinen Vorteil, bei häufig höherer Zugangsmorbidität 21139.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Auch wenn in verschiedenen Studien Alter, Geschlecht und Unfallmechanismus keine isolierten Einflussfaktoren auf das Langzeitergebnis darstellen 1114, lassen sich in der Pedobarographie und Ganganalyse häufig signifikante Unterschiede zur unverletzten Seite nachweisen, die sich bei erfolgreicher Rehabilitation reduzieren 14.
Insgesamt zeigte sich in den Studien ein ungünstiges Langzeitresultat bei Patienten mit divergierenden Luxationen oder komplexen Luxationsfrakturen im Vergleich zu Patienten mit homolateralen Luxationen und einfachen Frakturen. Ebenso war das Outcome schlechter bei offenen Verletzungen und Verletzungen mit ausgedehntem Weichteilschaden im Vergleich zu geschlossenen Verletzungen (Richter 2002).
Nachbehandlung
Nach Lisfranc-Luxationen (Myerson-Klassifikation) erfolgt eine Ruhigstellung und Entlastung im Unterschenkelgips oder Walker für 6-8 Wochen. Anschließend wird nach Röntgenkontrolle in Abhängigkeit von der Knochenheilung ein schrittweiser Belastungsaufbau im Walker für weitere 6-8 Wochen durchgeführt. Nach erneuter Röntgenkontrolle 12-16 Wochen postoperativ kann meist auf einen Konfektionsschuh gewechselt werden. Unterstützend erfolgt eine Einlagenversorgung (Abb. 15). Nach Freigabe sollten sich eine differenzierte Physiotherapie zur Mobilisation der zuvor transfixierten Gelenke sowie eine Gangschule anschließen. Häufig besteht eine lange anhaltende Schwellneigung, die mit Kompressionstrümpfen und Lymphdrainage therapiert wird.
In der Literatur findet man unterschiedliche Empfehlungen bezüglich der Metallentfernung. Die Entfernung der K-Drähte erfolgt in der Regel nach 6-8 Wochen. Die Entfernung der Schrauben wird von der Mehrheit der Autoren nach 8-12 Wochen empfohlen 9410, von einigen wenigen nach 6 Monaten 210. Wieder andere Autoren entfernen die eingebrachten Schrauben und Platten nur bei Implantat-bedingten Irritationen und Komplikationen, wie z.B. Schraubenbrüchen 11310.
Nach 1 Jahr wird meist ein Röntgenbild angefertigt zum Ausschluss einer posttraumatischen Arthrose (Richter 2007).
Begutachtung
Im Bereich der gesetzlichen Unfallversicherung kann nach Lisfranc-Luxationen eine Minderung der Erwerbsfähigkeit (MdE) von bis zu 10 % verbleiben, in seltenen Fällen bei schweren Kombinationsverletzungen eine MdE von 20 %.
Im Bereich der privaten Unfallversicherung kann meist die Invalidität von 2/10 bis 1/3 Fußwert festgestellt werden.
Der Grad der Behinderung (GdB) und der Grad der Schädigung wird meist mit 10 bis 20 von 100 eingeschätzt (Thomann 2009).
Perspektiven und aktuelle Trends
Die frühe Diagnosestellung und Therapie ist entscheidend bei der Behandlung von Lisfranc-Verletzungen. Die Verletzung wird in über 20% der Fälle verspätet festgestellt, wenn zum Teil bereits Folgeerscheinungen, wie eine posttraumatische Arthrose oder Fehlstellungen, eingetreten sind. Sowohl die verspätete als auch eine inadäquate Therapie verschlechtern die Prognose 9 (Richter 2002). Auch bei adäquater Therapie entwickelt sich in bis zu 60% der Patienten im weiteren Verlauf eine posttraumatische Arthrose 39.
Eine Innovation bei der operativen Therapie ist der intraoperative Einsatz eines 3D-Bildwandlers zur Kontrolle der adäquaten Reposition. Für rein ligamentäre Verletzungen stellen möglicherweise transossäre Nahttechniken und Endobuttons eine Option dar, wobei bisher größere Fallserien fehlen 115.
Entscheidend ist, das Bewusstsein für Lisfranc-Verletzungen zu steigern, um die Rate an verspätet diagnostizierten und therapierten Verletzungen nachhaltig zu reduzieren.
Weitere Literatur
- Richter M, 2007. “Luxationen und Luxationsfrakturen der Lisfranc-Gelenke.” OP-Journal 23: 1-6. Georg Thieme Verlag KG Stuttgart – New York.
- Richter M, Thermann H, Huefner T, Schmidt U, Kretter C, 2002. „Aetiology, treatment and outcome in Lisfranc joint dislocations and fracture dislocations.“ Foot and Ankle Surgery; Vol. 8: 21-32. Link: http://dx.doi.org/10.1046/j.1460-9584.2002.00294.x
- Thomann KD, Schröter F, Grosser V, 2009. „Orthopädisch-unfallchirurgische Begutachtung“. S. 171. Elsevier.
- Quenu E, Küss G, 1909. „Etudes sur les luxations du metatarse.“ Rev Chir. 39:1093-1134.