Zusammenfassung
Verletzungen des oberen Sprunggelenkes zählen zu den häufigsten Krankheitsbildern im Alltag eines jeden Orthopäden und Unfallchirurgen. Bei 5% bis 25% aller Distorsionstraumata des oberen Sprunggelenks und bei ca. 20% aller Sprunggelenksfrakturen liegt eine Verletzung der Syndesmose vor 123.
Die Diagnostik umfaßt die klinische Untersuchung, das Röntgen und die Magnetresonanztomographie (MRT). Die Sonographie kann eine sinnvolle Ergänzung in der Akutdiagnostik sein. Eine reproduzierbare Aussage über eine mögliche Syndesmosenverletzung, sowie weiteren Begleitverletzung, kann nur mit der MRT-Diagnostik getroffen werden.
Eine konservative Behandlung der Syndesmosenverletzung ist nur bei erhaltener Stabilität (Grad I) indiziert. Instabile Syndesmosenverletzungen sollten operativ versorgt werden. Hier kommen sowohl herkömmliche Verfahren (Stellschraube) als auch neuere dynamische Stabilisierungsverfahren (Suture-Button) zum Einsatz. Aufgrund der schlechten Prognose einer chronischen Syndesmoseninstabilität ist die operative Stabilisierung im Zweifel der konservativen Behandlung vorzuziehen. Zur Behandlung der chronischen Syndesmoseninstabilität stehen verschiedene operative Konzepte zur Verfügung. Es besteht die Möglichkeit einer Augmentation der Syndesmosenbänder durch einen Peronaeus longus Span (Zwipp Plastik), als auch die direkte Naht mit Anfrischen der Syndesmose und einer mehrmonatigen Sicherung durch Suture-Button, wobei in den ersten 8 Wochen zusätzlich eine Stellschraube verwendet werden sollte.
Einführung
Verletzungen des oberen Sprunggelenkes zählen zu den häufigsten Krankheitsbildern im Alltag eines jeden Orthopäden und Unfallchirurgen. Bei bis zu 25% aller OSG-Distorsionstraumata und bis zu 20% aller Sprunggelenksfrakturen kommt es zu einer Verletzung der Syndesmose 123. Syndesmosenverletzungen werden häufig bei der primären Untersuchung übersehen. Das instabile distale tibiofibulare Gelenk kann im weiteren Verlauf zu chronischen Schmerzen und sekundärer Arthrose im oberen Sprunggelenk führen 4. Darüber hinaus können Begleitverletzungen wie Verletzungen der Peronealsehnen, osteochondrale Läsionen, Instabilitäten der angrenzenden Gelenke, oder die überschießende Narbenbildung, Restbeschwerden verursachen 5. Die Entwicklung neuer Klassifikationen, Behandlungsstrategien und operativer Verfahren zur Diagnose und Behandlung von Syndesmosenverletzungen sorgen bis heute für Diskussionen. Die Thematik der Syndesmosenverletzung ist fester Bestandteil internationaler orthopädischer und unfallchirurgischer Arbeitskreise 67.
Anatomie und Biomechanik der Syndesmose am Sprunggelenk
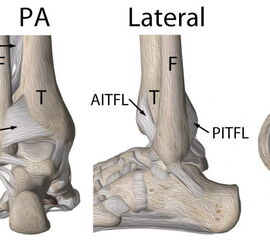
Das obere Sprunggelenk wird aus der knöcherne Malleolengabel (Schienbein und Wadenbein) und dem Sprungbein gebildet. Das Schien- und Wadenbein sind distal durch die Syndesmose verbunden und bilden zusammen das distale Tibio-fibular Gelenk (DTFG). Kadaverstudien konnten zeigen, dass bei ca. 77% der untersuchten Sprunggelenke das DTFG die strukturellen Vorgaben eines Gelenks erfüllte 8. Trotz der ossären Kongruenz der distalen Tibia und Fibula wird die Stabilität hauptsächlich durch die ligamentären Strukturen in diesem Bereich gewährleistet.
Die Syndesmose wird durch das anteriore (AITFL) und das posteriore tibiofibulare (PITFL) Band, sowie die zentralen, interossären Syndesmosenanteile (ITFL oder IOL) als direkte Verlängerung der Membrana interossea, gebildet 9 (Abbildung 1). Das PITFL setzt sich aus einem tiefen (TTFL) und oberflächlichen Blatt zusammen. Das AITFL und das tiefe PITFL machen zusammen ca. 70% der Stabilität im DTFG aus 10 . In diversen Studien wurde aufgezeigt, dass eine Verletzung von 2 dieser 4 beschriebenen Bandstrukturen zu einer eheblichen Instabilität im oberen Sprunggelenk führt 1011.
Die distale Fibula führt ein dreidimensionales Bewegungsmuster bei physiologischer Plantarflexion und Dorsalextension aus. Dies wird zum einem auf die spezielle Form des Talus (ventral und lateral breiter) und zum anderen auf die schrägverlaufende Achse des oberen Sprunggelenkes in der Frontal- und Transversalebene zurückgeführt. Speziell bei der Dorsalextension im oberen Sprunggelenk rotiert die Fibula nach außen, versetzt sich nach hinten und nach lateral, um sich der anatomischen Inkongruenz des Talus besser anzupassen 12.
Der tiefe Anteil des Deltabandes verleiht der Syndesmose zusätzlich Stabilität, da er einem lateralen Shift des Talus entgegenwirkt. Das AITFL begrenzt vornehmlich die Außenrotationsfähigkeit der distalen Fibula, was bei der Dorsalextension eine entscheidende Rolle spielt 13. Diverse Studien haben mit unterschiedlichen Methoden die Bewegungsmuster im DTFG untersucht. Bei maximaler Plantarflexion und Dorsalextension konnten Ausweichbewegungen der Fibula nach lateral von 0.82 – 3 mm, nach posterior von 0.9 - 1.34 mm sowie eine Außenrotation von 0.5°-3,7° gezeigt werden 14. Ebenfalls sind craniocaudale Translationen der distalen Fibula von ungefähr 2,4 mm beim normalen Gehen beobachtet worden 15.
Neben anderen Strukturen, ermöglicht die Integrität des DTFG die regelhafte Lasterverteilung und Kinematik im oberen Sprunggelenk. Dabei erhält die relative Mobilität der einzelnen ligamentären Strukturen der Syndesmose und des Deltabandes die Kongruenz im oberen Sprunggelenk. Ist die Integrität des DTFG kompromittiert, kann dies bekanntermaßen zu Schmerzen, Instabilität und sekundärer Arthrose führen. 1617.
Seit der flächigen Verfügbarkeit des MRT werden isolierte Verletzungen der Syndesmosenbänder deutlich häufiger diagnostiziert 71819, teilweise auch in Kombination mit einer Verletzung des lateralen Kapsel-Band-Apparats.
Risikofaktoren und Verletzungsmechanismus der Syndesmose
In der Literatur gibt es unterschiedliche Angaben hinsichtlich der Beteiligung von Syndesmosenverletzungen bei Umknicktraumata im oberen Sprunggelenk. Hier variieren die Angaben von 1% bis 25% (Coughlin 2014).
Der häufigste Mechanismus, der zu einer Syndesmosenverletzung führt, ist die forcierte Außenrotation bei gleichzeitiger Dosalextension im oberen Sprunggelenk. Dieser Bewegungsablauf kann zu einer isolierten Syndesmosenverletzung oder zu einer Syndesmosenverletzung in Kombination mit einer Fraktur führen. Bei der Dorsalextension gelangt der breitere Anteil der talaren Gelenkfläche in die Malleolengabel und übt somit eine zusätzliche Belastung auf die Syndesmose aus 20. Die Außenrotation führt zu einer Mehrbelastung des AITFL-Komplexes, welcher am häufigsten verletzt wird 21. Dass dieser Unfallmechanismus zu Verletzungen der Syndesmose führt, konnten Markolf et al. in einer Kadaverstudie zeigen 22. Speziell die Dorsalextension kombiniert mit der Rotation des Talus in der Malleolengabel bewirken eine Außenrotation, laterale und posteriore Translation der Fibula. Dies führt der Reihe nach zu einer Verletzung des AITFL, der tiefen Deltabandstrukturen, des IOL und des PITFL 23. Weitere beschriebene Verletzungsmechanismen sind Supinations- und Plantarflexionstraumata 242526. Syndesmosenverletzungen und die damit verbundenen Frakturen finden sich in der Lauge-Hansen Klassifikation 27. Das Frakturmuster vom Pronations-Dorsalextensions-Typ ist am häufigsten mit einer Syndesmosenverletzung vergesellschaftet 28.
Nur wenige Studien haben potentielle Risikofaktoren für Verletzungen der Syndesmose herausgearbeitet. Waterman und Kollegen konnten in ihrer Arbeit das männliche Geschlecht, ein hohes Wettkampflevel und Hochrisiko-Sportarten als mögliche Risikofaktoren für Syndesmosenverletzungen identifizieren 29. Darüberhinaus konnte gezeigt werden, dass High-Impact Teamsportarten, wie z.B. Fußball, Basketball, Handball oder Volleyball, höhere Verletzungsraten der Syndesmose aufweisen als Low-Impact Sportarten 29.
Klinik und Diagnostik
Die Anamnese kann bereits erste Hinweise auf eine Syndesmosenverletzung liefern. Besonderes Augenmerk sollte dabei auf den Unfallmechanismus gelegt werden. Patienten mit einer akuten Syndesmosenverletzung werden in der Regel mit akuten Schmerzen, Schwellung und funktioneller Einschränkung vorstellig 12. Da die OSG-Distorsion den häufigsten Unfallmechanismus darstellt, ist eine Differenzierung zu anderen Verletzungen, allen voran die LFTA-Läsion, schwierig. Verschiedene spezifische klinische Test (siehe Abschnitt "Klinische Tests") können dabei helfen, die Verdachtsdiagnose einer Syndesmosenläsion zu stellen.
Chronische Syndesmoseninstabilitäten äußern sich durch persistierende Beschwerden im Bereich des oberen Sprunggelenkes, zum Teil auch kombiniert mit einem Instabilitätsgefühl. Beseht die DTFG-Instabilität länger als 3 Monate, können bereits erste degenerative Veränderungen vorhanden sein. Diese gehen mit typischen degenerativen Beschwerdemustern wie z.B. Bewegungs-, Belastungs- Anlauf- und Ruheschmerz einher (Coughlin 2014).
Bei dem klinischen Verdacht einer Syndesmosenverletzung, muss eine erweiterte bildgebende Diagnostik angestrebt werden. Beweisend sind bildgebende Verfahren (siehe Abschnitt "Bildgebung"), die entweder die Verletzung direkt darstellen (MRT), oder eine funktionelle Instabilität aufzeigen können (z.B. Außenrotationstest nach Frick unter BV-Kontrolle). Im Folgenden sollen auf die relevanten klinischen Tests sowie Bildgebungen eingegangen werden.
Klinische Tests
Die klinische Untersuchung umfaßt die Inspektion, Palpation und klinisch-funktionelle Tests. Im Falle eines akuten Traumas liefert die Inspektion und Palpation erste Hinweise auf die verletzten Strukturen. Eine gründliche Untersuchung des Fußes, des Sprunggelenkes und der angrenzenden Gelenke ist natürlich unersetzlich um Begleitverletzungen auszuschließen. Beumer und Kollegen konnten zeigen, dass trotz klinischer Untersuchung in 20% der Fälle eine Syndesmosenverletzung nicht erkannt wird 30. Bei der Verletzung der ventralen Syndesmosenanteile bestehen eine Schwellung und ausgeprägter Druckschmerz über dem ventralen DTFG. Spezifische klinisch-funktionelle Tests können die Verdachtsdiagnose einer Syndesmosenverletzung erhärten. Allerdings ist die Durchführbarkeit und/oder Beurteilbarkeit dieser initial, aufgrund der akuten Schmerzsymptomatik, deutlich eingeschränkt. Es bietet sich daher an die klinische Untersuchung nach der Akutbehandlung durch das sogenannte RICE-Schema (Belastungsreduktion, Kühlung, Kompression und Hochlagern) im subakuten Intervall (ca. 5 Tage) zu wiederholen.
In der Literatur wird eine Vielzahl von klinischen Tests beschrieben. Das Prinzip der klinischen Tests ist es, Stress auf die tibiofibulare Gabel auszuüben. Im Folgenden soll auf einige relevante Tests eingegangen werden. Die ESSKA-AFAS hat sich zuletzt zur Beurteilung von akuten isolierten Syndesmosenverletzungen auf einige klinische relevante Tests beschränkt. Hierzu zählen unter anderem bei der klinischen Untersuchung der Druckschmerz im Bereich der vorderen und hinteren Syndesmose, der Translationstest der Fibula und der Cotton-Test 7.
Squeeze-Test
Beim Squeeze-Test wird in der Mitte des Unterschenkels die Fibula gegen die Tibia komprimiert. Dadurch kommt es distal zu einem Auseinanderweichen beider Knochen, wodurch die Syndesmose aufgespannt wird. Kommt es nun zu einem Schmerzereignis auf Höhe der Syndesmose, besteht der Verdacht auf eine Syndesmosenverletzung (Coughlin 2014).
Cotton-Test
Beim Cotton Test (Syn. Tibiofibularer Shuck-Test) wird bei fixiertem Unterschenkel das Fersenbein gefasst und zur Seite geschoben. Dies bewirkt eine seitliche Translation des Talus in der Sprunggelenksgabel. Eine vermehrte Beweglichkeit im Seitenvergleich oder auch Schmerzen in Höhe der Syndesmose deuten auf eine Verletzung der Syndesmose hin.
Abduktion-Außenrotations-Streßtest
Der Abduktion-Außenrotations-Streßtest gilt als klinisch zuverlässigste Prüfung einer Syndesmosenverletzung (Coughlin 2014). Hierzu wird der Unterschenkel bei 90° gebeugtem Knie stabilisiert. Eine Außenrotationsbewegung des Fußes führt zu einer Belastung der vorderen Syndesmosenbänder. Werden bei diesem Test Schmerzen angegeben, ist bis zum Beweis des Gegenteils von einer Syndesmosenverletzung auszugehen.
Einbein-Hopp-Test
Das Springen auf einem Bein führt zu einer hohen Belastung der Malleolengabel. Kann der Patient 10 Einbein-Sprünge in Serie ausführen, ist dies ein Indikator für eine mechanisch stabile Syndesmose. Teilweise wird dieser Test als „Return to play “ Kriterium eingesetzt 31.
Bildgebung
Röntgen
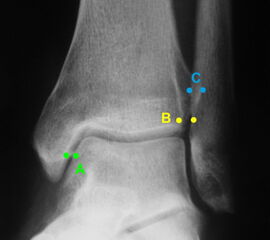
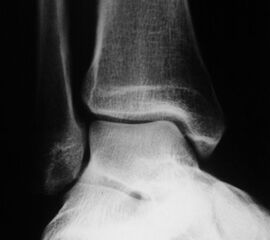
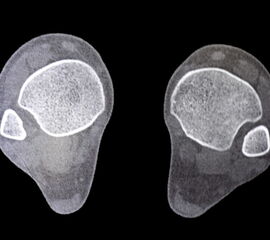
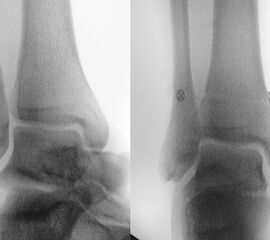
Röntgenaufnahmen dienen primär dem Ausschluss einer knöchernen Verletzung. Die Beurteilung der Geometrie der Malleolengabel kann einen ersten Hinweis auf eine Syndesmosenverletzung liefern. Die notwendigen Röntgenaufnahmen umfassen das Sprunggelenk anterior-posterior, lateral und in 20° Innenrotation (Mortise view). Zur Beurteilung der Syndesmose sind verschieden Parameter in der Mortise view beschrieben. Zu diesen zählen der tibiofibulare Clearspace, der mediale Clearspace, sowie die Überlappung der distalen Fibula und Tibia im Bereich der Incisura (Abbildung 2). Der Tibiofibulare Clearspace wird als verlässlichster Indikator für eine Syndesmosenverletzung gesehen, da er nicht signifikant von der tibialen Rotation beeinflusst wird 32. Er wird 1 cm proximal des Tibiaplafonds gemessen und sollte weniger als 6mm betragen 33. Jede Messung, die diesen Wert übersteigt, stellt einen Hinweis für eine Syndesmosenverletzung dar. Eine tibiofibulare Überlappung von 6 mm oder mehr in der AP Aufnahme, sowie mehr als 1 mm in der Mortise View Aufnahme gelten als physiologisch 33. Der mediale Clearspace sollte nicht mehr als 4 mm betragen 34.
Abbildung 3 zeigt ein Sprunggelenk nach Syndesmosenverletzung mit einem erweiterten Tibiofibularen Clearspace.
Die über viele Jahre empfohlenen gehaltenen Aufnahmen haben ihre Bedeutung vollständig verloren (Szeimies 2013). Sensitivere Diagnostikmöglichkeiten wie z.B. die Magnetresonanztomographie und eine zu hohe Falsch-Negativ Rate sind dafür verantwortlich 3536.
Ultraschall
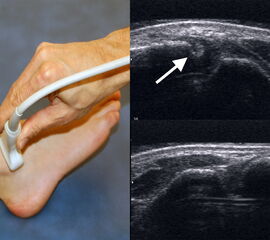
Studien konnten zeigen, dass die dynamische Ultraschalluntersuchung eine sehr hohe Sensitivität und Spezifität zur Beurteilung von Syndesmosenverletzungen hat 37. Auf Höhe der Syndesmose wird dabei die coronare Translation der Fibula gegenüber der Tibia im Vergleich zur Gegenseite beurteilt. Obwohl die dynamische Ultraschalluntersuchung ein sehr präzises und kostengünstiges Diagnostikmittel ist, setzt sie ein hohes Maß an Übung voraus. Darüberhinaus können Begleitverletzungen wie zum Beispiel Osteochondrale Läsionen oder Knochenmarködeme nicht detektiert werden 38.
Quelle Abbildung 4: Sonographische Diagnostik an Sprunggelenk und Fuß , H. Gaulrapp
Computertomographie (CT)
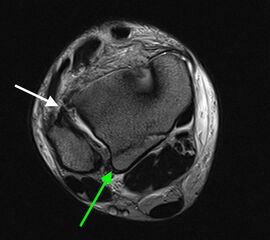
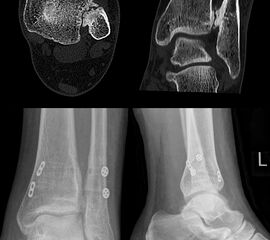
Die CT-Diagnostik erlaubt eine kritischere Beurteilung des DTFG. Die Wertigkeit zur Beurteilung von Syndesmosenverletzungen wurde in diversen Studien untersucht. Die Kongruenz im distalen Tibiofibulargelenk sollte in den axialen Schichten beurteilt werden 39. Aufgrund der hohen physiologischen Varianz, ist ein Seitenvergleich empfehlenswert (Abb. 5). So können die anteroposteriore Translation, Rotation und Verkürzung des betroffenen DTFG im Vergleich zum gesunden DTFG verglichen werden 40.
Magnetresonanztomographie (MRT)
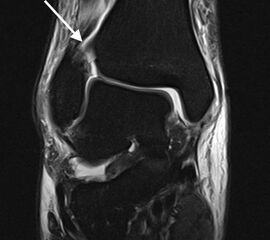
Die Magnetresonanztomographie stellt aktuell den Goldstandard in der Diagnostik von Syndesmosenverletzungen dar (Szeimies 2013). Beschrieben sind eine Sensitivität von 100% und eine Spezifität von 93% bei Verletzungen des AITFL, sowie eine Sensitivität und Spezifität von 100% bei Verletzungen des PITFL. Darüber hinaus ermöglicht das MRT weitere ligamentäre, chondrale oder intraossäre Verletzungen zu detektieren. Bei chronischen Syndesmosenverletzungen sollte eine MRT-Diagnostik mit Kontrastmittel (KM) intravenös durchgeführt werden, da diese eine höhere Spezifität und Sensitivität im Vergleich zur nativen MRT-Bildgebung aufweist. Durch die zusätzliche Gabe von KM können durch eine Mehranreicherung des KM im Bereich der Syndesmose Rückschlüsse auf das Vorhandensein einer chronische Instabilität gezogen werden 41.
ANMERKUNG:
Trotz der höheren Sensitivität und Spezifität der MRT Diagnostik im Vergleich zum konventionellen Röntgen, handelt es sich bei beiden Techniken um statische Untersuchungen. Entsprechend geben diese keinen Rückschluss auf eine mögliche dynamische Instabilität.
Klassifikation
Über die Jahre hinweg haben sich mehrere Klassifikationssysteme für Syndesmosenverletzungen entwickelt. Diese berücksichtigen unter anderem die betroffenen Ligamente, das klinische Erscheinungsbild und die radiologischen Befunde. Eine der am häufigsten benutzten Klassifikation ist das sogenannte Westpoint Grading System. Hier werden reine ligamentäre Syndesmosenverletzungen in 3 Grade eingeteilt. Die Gradeinteilung erfolgt unter Berücksichtigung der Gehfähigkeit, Schwellung, Lokalisation, Reaktion auf den Stresstest, Erweiterung des Clearspace im Röntgenbild. Es existieren jedoch noch weitere gängige Klassifikationen. Edwards und DeLee haben anhand von Röntgenaufnahmen ein Klassifikationssystem für Syndesmosenverletzungen entwickelt, welches eine Unterteilung in eine stabile Sprunggelenksdistorsion, eine stabile Sprunggelenksdistorsion mit latenter Diastase und eine stabile Sprunggelenksdistorsion mit Frank Diastase vornimmt 25. Porter und Kollegen haben die akuten Syndesmosenverletzungen in drei Grade unterteilt (Tabelle 1). Grad I wird als stabiler Verletzungstyp gewertet ohne Diastase und ohne Instabilität. Grad II Verletzungen hingegen weisen eine latente Instabilität auf, die nur bei Belastung in Erscheinung tritt. Bei den Grad III Verletzungen ist eine höhergradige Instabilität vorhanden. Hier können neben der Ruptur der Membrana interossea, Sonderformen der Syndesmosenverletzung auftreten. Diese stellen die knöchernen Syndesmosenausrisse dar, i.E. tibialseitig der hinteren Syndesmose (Volkmannfraktur), tibialseitig der ventralen Syndemose (Tillaux-Chaput-Fraktur), fibularseitig der ventralen Syndesmose (Wagstaffe-Fragment).
Die aktuelle Klassifikation der ESSKA-AFAS Expert Group unterscheidet nur noch zwischen stabiler und instabiler Syndesmosenverletzungen 7.
Tabelle 1: Klassifikation der akuten Verletzungen der Syndesmose modifiziert nach Porter und ESSKA Klassifikation 42437
| Potter | ESSKA | Verletzung | Klinik | Ausmaß der Instabilität |
|---|---|---|---|---|
| Grad I | stabil | Zerrung und Einrisse des vorderen Syndesmosenbandes. Meist als Begleitverletzung einer lateralen Bandverletzung | Gelenk belastbar, Stehen und Gehen möglich. Druckschmerz über der Syndesmose. |
Keine mechanische Instabilität |
| Grad II | instabil | Vollständige Ruptur des vorderen Syndesmosenbandes, Zerrung/partielle Ruptur anderer Syndesmosenanteile |
Hämatom, Schwellung, Lastaufnahme meist unter Schmerzen kurzfristig möglich. Druckschmerz vor allem über dem LFTA. | Dynamische Instabilität |
| Grad III | instabil | Komplette Ruptur vorderes Syndesmosenband, Einriss der Membrana interossea. Sonderformen: Trillaux-Chaput-Fraktur: Knöcherner Ausriss der vorderen Syndesmose mit Tibiafragment Wagstaffe-Fraktur: Knöcherner Ausriss der vorderen Syndesmose mit Fibulafragment Volkmann-Fraktur: Knöcherner Ausriss der hinteren Syndesmose mit Tibiafragment. |
Großflächige Einblutung, massive Schwellung und Druckschmerzhaftigkeit, Lastaufnahme erschwert bis unmöglich. | Hochgradige Instabilität, Aufweitung der Syndesmose und/oder des medialen Clear Space. |
Therapie
Aktuell fehlt noch ein einheitlicher, standardisierte Behandlungsalgorhythmus zur Behandlung der Syndesmosenverletzung. Entscheidend für die weitere Therapie ist die Einteilung der Syndesmosenverletzung in stabil oder instabil. Eine mögliche Entscheidungshilfe bietet hier die behandlungsorientierte modifizierte Klassifikation nach Porter (Tabelle 2).
Tabelle 2: Behandlungsalgorithmus der akuten Verletzungen der Syndesmose modifiziert nach Porter bzw. ESSKA 42437
| Potter | ESSKA | Therapie |
|---|---|---|
| Grad I | stabil | Sprunggelenkorthese für 6 Wochen |
| Grad II | instabil | Operative Rekonstruktion mit Stellschraube oder Fadensystem |
| Grad III | instabil | Operative Rekonstruktion mit Stellschraube oder Fadensystem, ggfs. Osteosynthese bei knöchernem Ausriss |
Konservative Therapie
Die überwiegende Zahl von Kapsel-Band-Verletzungen am Sprunggelenk sprechen gut auf eine konservative Behandlung an 44. Bei Syndesmosenverletzungen muss allerdings von einem längeren Heilungsprozess ausgegangen werden. Patienten sollten unterrichtet werden, dass eine längere Sportkarenz als bei isolierten Außenbandverletzungen erforderlich ist und Beschwerden auch nach 6 Monate vorhanden sein können 45. So konnte die West Point Studie zeigen, dass bei einer isolierten Verletzung der ventralen Syndesmose ohne Diastase die durchschnittliche Heilungszeit 43 Tage beträgt 46. Eine konservative Behandlung der Syndesmosenverletzung ist nur bei erhaltener Stabilität (Grad I) sinnvoll (Coughlin 2014). Die Akutbehandlung besteht aus Belastungsreduktion, Kühlung, Kompression und Hochlagern (RICE = rest, ice, compression, elevation). Erste Studien konnten einen möglichen positiven Effekt auf das Wiedererlangen der Sportfähigkeit für die ultraschall-gestützte Injektion von Platelet rich plasma zeigen 47. Begleitend sollte eine physiotherapeutische Behandlung mit Bewegungsübungen des oberen Sprunggelenkes zum Erhalt und Verbesserung der Beweglichkeit, Kraft und sportspezifischen Übungen erfolgen 48. Zusätzlich wird für einen Zeitraum von circa 6 Wochen eine Stabilisierung des oberen Sprunggelenkes durch eine Sprunggelenksorthese empfohlen 7. Die Behandlung der stabilen Syndesmosenverletzung erfolgt damit analog der Grad III Läsion des lateralen Kapsel-Band-Apparates.
Operative Therapie der akuten Syndesmosenverletzung
Akute isolierte Grad II und III Verletzungen der Syndesmose gelten nach der Einteilung von Porter und Kollegen als instabil und sollten operativ versorgt werden 42. Auch die aktuelle Klassifikation der ESSKA-AFAS Expert Group unterscheidet nur noch zwischen instabilen und stabilen Syndesmosenverletzungen, wobei für instabile Verletzungen die operative Stabilisierung empfohlen wird 7.
In der Literatur ist eine Vielzahl operativer Verfahren beschrieben. Diese unterscheiden sich zum einen aufgrund des Zuganges (offen, geschlossen, arthroskopisch unterstützt), zum anderen aufgrund des verwendeten Ostesynthesematerials (Schrauben, Suture-Button). Sonderformen stellen die knöchernen Syndesmosenverletzungen dar. Bei diesen sollte, falls möglich, eine knöcherne Einheilung durch eine Osteosynthese angestrebt werden. Bei allen Verfahren stellt die exakte Reposition der Syndesmose den wichtigsten Faktor für ein gutes Langzeitergebnis dar 49. Im Folgenden sollen die einzelnen Verfahren kurz vorgestellt werden.
Die offene Syndesmosenrekonstruktion ermöglicht die direkte Darstellung der Syndesmose, des Vorderrandes der distalen Tibia und der distalen Fibula. Die direkte Visualisierung der Syndesmose reduziert das Risiko einer nicht adäquaten Reposition 11, allerdings ist das Risiko einer Wundheilungsstörung höher als bei minimalinvasiven, perkutanen Verfahren.
Bei der geschlossenen perkutanen Technik zur Behandlung von Syndesmosenverletzungen wird die Syndesmose nicht dargestellt. Es erfolgt eine geschlossene Reposition des DTFG mit einer Repositionszange und anschließender perkutanen Schraubenfixierung durch Stichinzisionen der Haut der distalen lateralen Fibula. Trotz geringerem Weichteiltrauma konnten Pelton und Kollegen in ihrer Arbeit ein nicht akzeptables postoperatives Repositionsergebnis des DTFG nach geschlossener perkutanen Technik im Vergleich zur offenen Technik bei Maisoneuve-Frakturen mit Syndesmosenverletzungen aufzeigen 50. Bei der arthroskopisch-unterstützen Technik zur Behandlung von Syndesmosenverletzungen erfolgt nach Anlage der Standard-Arthroskopieportale (anteromedial, anterolateral) der standardisiertem arthroskopischen Rundgang des oberen Sprunggelenkes inklusive der Beurteilung der Integrität aller 3 Syndesmosenanteile (Galla 2016). Bei entsprechender Verletzung der Syndesmose wird wie bei der geschlossenen perkutanen Technik fortgefahren. Nach erfolgter geschlossener Reposition und perkutanen Fixierung der Syndesmose mittels Schauben oder Suture-Button wird das Repositionsergebnis arthroskopisch kontrolliert. Schuberth und Kollegen konnten in einem kleinen Patientenkollektiv durch die arthroskopisch-unterstütze Technik bei Syndesmosenverletzungen eine signifikante Verbesserung der postoperativen Schmerzsymptomatik und des funktionellen Ergebnisses in einem Nachuntersuchungszeitraum von 2 Jahren darstellen 51. Die Indikation zur Arthroskopie des oberen Sprunggelenkes muss jedoch aufgrund der Schwellneigung bei akuten Sprunggelenksfrakturen und akuten schweren Sprunggelenksdistorsionen überdacht werden, um nicht ein iatrogenes Kompartmentsyndrom zu erzeugen.
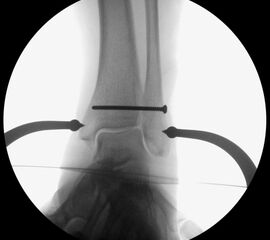
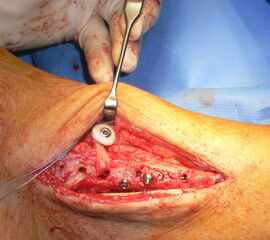
Die eigentliche Reposition der Syndesmose erfolgt mittels einer Repositionszange über dem Malleolus medialis und lateralis, entlang der Achse des oberen Sprunggelenkes und wird nach Reposition in anatomischer Stellung fixiert 52. Dabei ist auf eine Neutralstellung im oberen Sprunggelenk zu achten. Die temporäre Fixierung des DTFG kann mittels Schraube(n) oder einem dynamischen System (Suture Button - z.B. Tight-Rope, Fa. Arthrex™) erfolgen. Bei der Fixierung mittels Schraube können eine oder zwei Schrauben von 3,5-4,5 mm Stärke, tri- oder quadricortical, verwendet werden 53. Dies werden am posterolateralen Rand der Fibula in leicht aufsteigender Technik (30°), circa 2 cm und 3,5 cm oberhalb der tibiotalaren Gelenkfläche, parallel zur OSG-Achse nach entsprechendem Vorbohren eingebracht. Eine Schraubenpositionierung 2 cm oberhalb der tibiotalaren Gelenkfläche konnte in biomechanischen Untersuchungen eine bessere biomechanische Stabilität des DTFG gewährleisten als eine Positionierung der Schraube weiter proximal 54. Keinen Vorteil gegenüber tricortical eingebrachten Stellschrauben wiesen dagegen Schrauben auf, welche vier Corticalices fassen 55. Ob eine Entfernung der Syndesmosenstellschraube sinnvoll ist oder nicht, ist bist heute Bestandteil der internationalen Diskussion 56. Wir Entfernen Stellschrauben nach ca. 6 Wochen bei erhaltenem PITFL, sind alle Syndesmosenbänder verletzt, wird die Stellschraube 8 Wochen belassen.
Alternativ können verschiedene dynamische Systeme verwendet werden. Hierbei erfolgt, wie oben beschrieben, die Reposition der DTFG mittels Repositionszange. Anschließend wird in derselben Technik, wie bei der Syndesmosenstellschraube, quadricortical vorgebohrt. Hierauf wird durch den vorgebohrten Tunnel das Fadensystem (Suture-Button) von lateral nach medial durchgezogen und medial transkutan über die an dem Fadenende befestigte Nadel ausgeleitet. Über das speziell angebrachte Fadensystem lässt sich der mediale Button parallel zur medialen Kortikalis ausrichten und durch Zug am lateralen Faden an die medialen Tibiakortikalis heranzuiehen. Anschließend wird durch Anspannen der lateralen Fadenenden der laterale Button auf der Fibula platziert. Nach Erreichen der gewünschten Festigkeit und Reposition des DTFG werden die lateralen Fadenenden verknotet und abgeschnitten. Die medialen Fadenenden werden ebenfalls entfernt. Ziel des dynamischen Stabilisierungsverfahren ist eine physiologische Bewegung im DTFG zu ermöglichen bei gleichzeitiger Sicherung der Gelenkstabilität 57. Eine Materialentfernung ist bei diesen Systemen nicht zwingend erforderlich. Bei der ersten Generation der Suture-Button-Systeme sind Hautirritationen und Wundheilungsstörungen in ca. 10% der Fälle beschrieben. Ob diese durch die inzwischen erhältlichen knotenlosen Systeme vollständig verhindert werden, ist Gegenstand aktueller Untersuchungen.
Die Behandlung der knöchernen Ausrissfrakturen der Syndesmose richtet sich, unabhängig von der Lokalisation, nach der Größe des knöchernen Fragmentes. Hier sollte, falls die Größe des Fragmentes es zulässt, eine anatomische knöcherne Refixation vorgenommen werden. Hierdurch wird eine bessere Stabilität des DTFG erzeugt als durch das Einbringen einer Syndesmosenschraube in herkömmlicher Technik oder durch eine indirekte Fragmentverschraubung 28.
Operative Therapie der chronischen Syndesmoseninstabilität
Eine chronische Syndesmosenverletzung liegt vor, wenn die Syndesmosenverletzung länger als 3 Monate zurückliegt und eine verletzungsspezifische Therapie nicht eingeleitet wurde. Nach der ESSKA-AFAS Einteilung liegt eine chronische Syndesmosenverletzung erst 6 Monate nach der Verletzung ohne Therapie vor 7. Verschiedene Arbeiten konnten zeigen, dass eine chronische Syndesmoseninstabilität nahezu sicher zur Arthrose des oberen Sprunggelenkes führt. Gleichzeitig finden sich Ossifikationen der Ligamente und funktionelle Einschränkungen des Sprunggelenks 42.
Für die Behandlung der chronischen Syndesmoseninstabilität sind eine Vielzahl von Therapieoptionen beschrieben. Bei allen Verfahren wird zunächst das Narbengewebe vollständig aus dem Syndesmosenspalt entfernt, die Syndesmosenstümpfe angefrischt und das DTFG temporär stabilisiert. Analog zur frischen Ruptur ist die exakte Reposition für ein gutes Langzeitergebnis essentiell.
Grass et al. 58 schlugen eine chirurgische Rekonstruktion mit einem Peroneus longus Span vor. Bei diesem Eingriff werden alle drei Anteile des Syndesmose durch einen freiem Peronaeus longus Span augmentiert (Abbildung 10).
Andere Autoren beschreiben eine anatomische Rekonstruktion mit Fixation der Syndesmose über mehrere Monate 5960, was sich auch in unseren Händen bewährt hat. Nach einer offenen anatomischen Rekonstruktion der Syndesmosenbänder bevorzugen wir zur Sicherung eine Kombination aus einem dynamischen Stabilisierungssystem (z.B. Tight-Rope) und einer Stellschraube. Nach 8 Wochen wird die Stellschraube entfernt, die in der ersten Phase die Fibula sowohl gegen eine ventrodorsale Translation, als auch gegen eine Rotation sichert. Nach Entfernung der Stellschraube wird mit dem Belastungsaufbau begonnen. Das dynamische Stabilisierungssystem kann belassen werden und sorgt für eine stabile Ausheilung bzw. Vernarbung der Syndesmosenbänder. Auf Wunsch des Patienten oder bei Hautirritationen kann das Suture-Button-System nach 12 Monaten entfernt werden. Aktuell fehlen qualitativ hochwertige Studien um das ein oder andere Verfahren zu favorisieren.
Auch bei Revisionseingriffen an der Syndesmose (z.B. bei Verkalkungen) in Folge einer Verletzung verwenden wir dieses Stabilisationsregime 61. Um Verkalkungen aus der Syndesmose vollständig zu entfernen ist meist eine Durchtrennung der Syndesmosenbänder notwendig, so dass am Ende der Operation die Syndesmose wieder stabilisiert werden muss. Die Nachbehandlung umfasst eine Teilbelastung mit 10 kg, freie Bewegung des Sprunggelenks nach Abheilung der Wunde und die Aufbelastung nach Entfernung der Stellschraube. Werden Verkalkungen aus der Syndesmose entfernt, führen wir eine medikamentöse Ossifikationsprophylaxe durch (analog Hüftendoprothetik)62, im Rezidivfall kann eine zusätzliche Bestrahlung diskutiert werden 6364.
Tipps und Tricks:
Aufgrund der schlechten Prognose einer chronischen Syndesmoseninstabilität ist die operative Stabilisierung im Grenzfall der konservativen Behandlung vorzuziehen.
Ergebnisse
Die operative Rekonstruktion der akuten, isolierten Verletzung der Syndesmose führt in der Mehrzahl der Fälle zu guten bis exzellenten Ergebnissen, wogegen bei der Sprunggelenkfraktur die gleichzeitige Verletzung der Syndesmose ein negatives prognostisches Kriterium darstellt 65. In Bezug auf das postoperative Outcome konnte bisher kein signifikanter Unterschied der herkömmlichen Methode mittels Stellschraube gegenüber dem dynamischen Stabilisierungsverfahren ermittelt werden 66. Beide Methoden repräsentieren gute Möglichkeiten der operativen Versorgung. Die konservative Therapie einer instabilen Syndesmose ist nicht erfolgversprechend 67.
Eine chronische Instabilität der Syndesmose besitzt ein hohes Risiko für die Entwicklung degenerative Gelenkveränderungen. Bereits nach drei Monaten können erste irreversible Knorpelschäden beobachtet werden (Coughlin 2014). Häufig limitieren diese Schäden das finale Ergebnis nach sekundärer Rekonstruktion der Syndesmose.
Weitere Literatur
- Couglin MJ, Saltzman CL, Anderson RB: Mann’s Surgery of the Foot and Ankle. Elsevier, Philadelphia, 2014
- Galla M, Walther M: Arthroskopie an Fuß und Sprunggelenk. Schattauer, Stuttgart, 2016
- Szeimies U, Stäbler A, Walther M: Diagnostic imaging of the foot and ankle. Thieme, Stuttgart, 2014