Vorbemerkungen
Bei der Haglunddeformität handelt es sich um eine prominente Ausziehung des posterosuperioren Calcaneus die erstmalig von Haglund 1928 beschrieben wurde. Die knöcherne Prominenz wird häufig als Exostose bezeichnet, auch wenn es sich nicht um einen Knochenzuwachs im eigentlichen Sinne handelt, sondern um eine markante Form des kranialen Anteils des Tuber calcanei. Die Folgen sind oftmals eine schmerzhafte Reizung des Periosts und eine subachilläre Bursitis (syn. retrocalcaneare Bursitis). Im Bereich der Achillessehneninsertion können Schwellungen und Verdickungen, Druckschmerz sowie Belastungsschmerzen auftreten. Differenziert werden müssen sog. „non-insertional“ Tendino- und Paratendinopathien der Achillessehne, die der Haglunderkrankung symptomatisch ähneln, aber weiter proximal des Achillessehnenansatzes liegen 123. Der Anteil der Insertionstendinopathien an den gesamten Achillessehnentendinopathien wird in der Literatur mit 5-25% angegeben 456.
Die Therapie der Haglunddeformität besteht in der Knochenresektion und der Bursektomie, wofür sowohl mediale, laterale als auch zentrale und transverse Zugänge beschrieben worden sind, die entweder ein Splitting oder eine partielle Ablösung der Achillessehne oder sogar eine vollständige Ablösung der Sehne mit anschließender transossärer Refixation 789101112 beinhalten. Der erste Fall einer arthroskopischen Inspektion des Achillessehnenansatzes wurde 1985 von Nagai berichtet (Nagai 1985). Inzwischen hat sich die arthroskopische Technik der Haglundresektion etabliert 713141516173181920.
Vorteile
- Minimal-invasive OP-Technik.
- Kosmetisch günstigeres Ergebnis.
- Schnellere Rehabilitationsphase gegenüber offen-chirurgischen Verfahren mit Ablösung der Achillessehne.
- Geringe Komplikationsrate.
- Bessere Visualisierung der Strukturen und der Pathologie.
Nachteile
- Begrenztes Indikationsspektrum (siehe Kontraindikationen).
Indikationen
- Haglundexostose.
- Retrocalcaneare Bursitis nach Versagen der konservativen Therapie.
Kontraindikationen
- Intratendinöse fibroostotische Ausziehungen am Achillessehnenansatz und intratendinös gelegene Verknöcherungen (diese können endoskopisch nicht erreicht werden und erfordern ein offenes Vorgehen).
- Reine „non insertional“ (Para-)Tendinopathien der Achillessehne.
- Schlechte Hautverhältnisse.
- Lokaler Infekt.
Patientenaufklärung
- Teilbelastung an Unterarmgehstützen für 1-2 Wochen postoperativ.
- Sportpause für 4 Wochen postoperativ.
- Wundheilungsstörung/Wundinfekt.
- Läsion des N. suralis.
- Allgemeine Operationsrisiken.
- In seltenen Fällen Umschwenken auf offene OP-Technik.
Operationsvorbereitungen
- Seitliches Röntgenbild der Ferse.
- MRT der Achillessehne.
- Dokumentation der Sensibilität (speziell N. suralis).
- Ggf. Markierung der Schmerzpunkte, insbesondere am Calcaneusrand.
Instrumentarium
- 4,0 mm Arthroskop mit 30° Blickwinkel.
- Shaversystem mit Kugel-, Zapfen- oder Walzenfräse (Acromionizer) wahlweise 3,5-5,5mm Durchmesser).
- Bipolare Radiofrequenzsonde.
- Bildverstärker im seitlichen Strahlengang.
Anästhesie und Lagerung
- Intubationsnarkose, Larynxmaskennarkose, Spinalanästhesie.
- Fakultativ: Oberschenkel- oder Unterschenkelblutsperre.
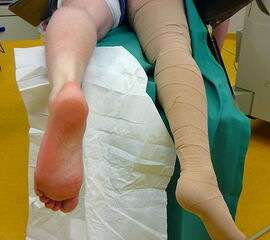
- Bauchlagerung, das distale Drittel des Unterschenkels hängt über die Tischkante hinaus, das kontralaterale Bein wird abgesenkt (Abbildung 1).
- Strahlenschutzmatte für den Patienten.
Operationstechnik (Fotos und Videos)
Abbildung 2-4, Video 1
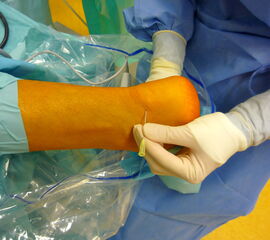
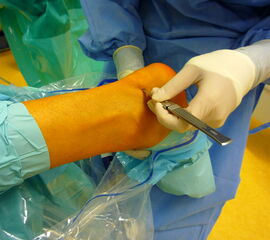
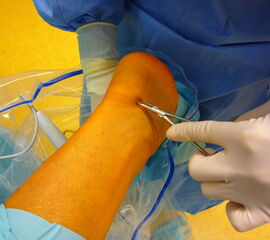
Die tiefen paraachillären Portale befinden sich medial und lateral am Rand der Achillessehne im so genannten „soft spot“ proximal des Calcaneus. Die Portale werden mit Hilfe einer Kanüle identifiziert. Die Haut wird vorsichtig inzidiert und die Weichteile werden mit einem Klemmchen aufgespreizt. Das 4,0 mm Arthroskop wird von lateral eingebracht. Von medial wird die bipolare Radiofrequenzsonde eingeführt. Die geschlossene Seite der Arbeitssonde sollte dorsal in Richtung der Achillessehne liegen, um eine akzidentelle Verletzung der Sehne zu vermeiden.
Abbildung 5-7, Video 2
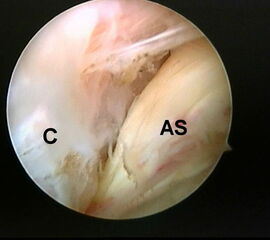
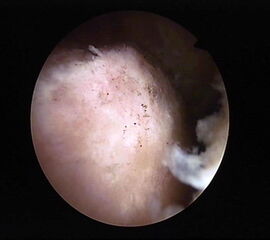
Zunächst wird die Bursektomie (Abb. 5: gerötete Bursa subachillea; C=Calcaneus, B=Bursa, AS=Achillessehne) mit der Radiofrequenzsonde durchgeführt und die Haglundexostose dargestellt. Alternativ kann die Bursektomie mit einem Shaver durchgeführt werden. Hierbei sollte der Ansatz der Achillessehne kaudal einsehbar sein (Abb. 6: C=Calcaneus, AS=Achillessehne) und unbedingt die gesamte mediolaterale Ausdehnung der posterioren Calcaneusfläche erfasst werden (Abb. 7). Häufig liegen Anteile der Exostose weit medial und/oder lateral und werden übersehen.
Abbildung 8, Video 3
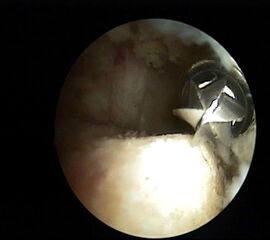
Nach vollständiger Darstellung erfolgt die Resektion der Exostose mit einem Acromionizer von medial, wobei auch hier die geschlossene Seite des Arbeitsansatzes zum Schutz der Achillessehne nach dorsal ausgerichtet werden sollte. Verwendet werden können wahlweise Kugel-, Zapfen- oder Walzenansätze mit 3,5-5,5 mm Durchmesser. Ein kleinerer Durchmesser vereinfacht zwar das Handling im engen retrocalcanearen Raum, erfordert aber einen höheren zeitlichen Aufwand als die Verwendung einer höherkalibrigen Fräse. Der Knochenabrieb verstopft dünne Instrumente häufig und der Durchfluss der Spülflüssigkeit ist gering. Es hat sich bewährt, zwei verschiedene Größen bereitzuhalten und ggf. intraoperativ zu wechseln.
Abbildung 9, Video 4
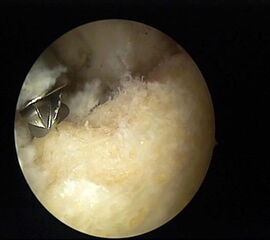
Für eine suffiziente Exostosenabtragung ist ein Portalwechsel erforderlich, d.h. das Arthroskop wird in das mediale Portal gewechselt und die Fräse von lateral eingeführt, um die Resektion lateral zu vervollständigen. Abschließend sollte die Resektion nochmals unter einem Portalwechsel überprüft werden und eine Blutstillung mit der bipolaren Radiofrequenzsonde durchgeführt werden.
Abbildung 10, Video 5
Das OP-Ergebnis wird mit dem Bildwandler dokumentiert. Hierbei ist es wichtig, auch mediale und laterale Schrägaufnahmen anzufertigen, um keine weit posteromedial oder -lateral gelegenen Exostosenreste zu übersehen (Calcaneus seitlich, sowie 45° Innen- und Außenrotation). Ergänzend zu Röntgenaufnahme sollte der mediale und laterale Calcaneus abgetastet werden, um das Risiko einer belassenen Knochenkante möglichst gering zu halten. Der Hautverschluss erfolgt in Einzelknopftechnik, eine Ruhigstellung ist nicht erforderlich.
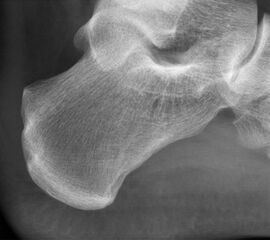
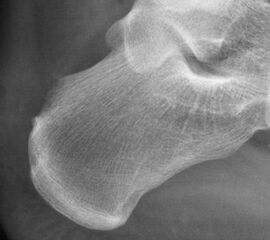
Abbildung 11-12
Prä- und postoperatives Röntgenbild.
Postoperative Behandlung
- Eine Ruhigstellung ist nicht erforderlich.
- Teilbelastung mit 20 kg an Unterarmgehstützen für 1 Woche, dann Beginn der Vollbelastung bei reizlosen Wundverhältnissen, ggf. Verlängerung der Teilbelastung bis zum Fadenzug.
- Fadenzug nach 12-14 Tagen.
- Physiotherapie ab der 2. postoperativen Woche (freier Bewegungsumfang, manuelle Lymphdrainage, Querfriktion).
- Sportpause für 4 Wochen postoperativ.
- Postoperative seitliche Röntgenkontrolle der Ferse.
Fehler, Gefahren, Komplikationen
- Verbliebene Exostosenreste medial und lateral: Häufig werden Exostosenanteile, die weit posteromedial oder posterolateral liegen, nicht erkannt, da die Achillessehne einen sehr breiten Ansatz besitzt und diese die Exostosenanteile kulissenartig bedeckt. Eine maximale Plantarflexion des Fußes durch den Assistenten entspannt die Achillessehne, so dass die Sehne mit dem Instrumentarium leichter beiseitegeschoben werden kann und die posteromediale und –laterale Ecken erreicht werden können (Video Nr. 6).
- Fehleinschätzung des Resektionsausmaßes: durch den Vergrößerungseffekt des Arthroskops kann es zur Fehleinschätzung des Resektionsausmaßes kommen. Hilfreich ist die intraoperativen Anwendung eines Bildwandlers, um zwischen den einzelnen OP-Schritten das Resektionsausmaß zu beurteilen. Ggf. kann die Exostose mit einer Kanüle markiert werden, um sich die Orientierung zu erleichtern.
- In seltenen Fällen ist eine vollständige Abtragung in rein endoskopischer Technik nicht möglich (z.B. sehr große Exostose, intratendinöse Lage der Exostose). Es muss dann auf eine offen-chirurgische Methode umgeschwenkt werden, wobei ein Portal auf eine ca. 5-6 cm Längsinzision erweitert werden muss. Der Patient muss vor dem Eingriff über einen möglichen Wechsel auf ein offenes Verfahren aufgeklärt werden.
- Wundheilungsstörung/Wundinfekt: oberflächliche Wundheilungsstörungen können lokal behandelt werden. Tiefe Wundinfekte erfordern eine gezielte Antibiotikatherapie nach Antibiogramm, bei ausgedehnten Infekten ein chirurgisches Débridement.
- Läsion des N. suralis: um eine Verletzung des. N. suralis zu vermeiden, sollte bei der Portalanlagen nur die Haut vorsichtig inzidiert werden und die tiefergelegenen Weichteile stumpf mit einem Klemmchen aufgespreizt werden.
Ergebnisse
Für die endoskopische Resektion der Haglundexostose werden in der Literatur sehr gute Ergebnisse beschrieben. Autoren verschiedener Arbeiten unterstreichen vor allem die geringe Gewebetraumatisierung, das bessere kosmetische Ergebnis, eine hohe Patientenzufriedenheit vereint mit einer schnellen Rehabilitation und eine geringen Komplikationsrate 13141621. Van Dijk erzielte in einer ersten Patientengruppe von 20 Patienten mit 21 Eingriffen exzellente Resultate, es traten keine Komplikationen auf 22. In einer zweiten Serie mit 146 Patienten betrug die Komplikationsrate 1,4% 18. Die Rehabilitationszeit bis zur vollständigen Arbeitsfähigkeit betrug durchschnittlich 9 Wochen. In einer Studie von Ortmann et al. (2007) mit 30 Patienten verbesserte sich der AOFAS Score von 62 auf 97 Punkte postoperativ 17. Es traten keine Wundheilungsstörungen oder Nervenläsionen auf, allerdings kam es bei einem Patienten nach 19 Tagen postoperativ zu einer Achillessehnenruptur. Die Vollbelastung erreichten die Patienten nach durchschnittlich 4 Wochen, nach 8 Wochen bestanden keine Einschränkungen mehr im Alltag und nach 12 Wochen erlangten die Athleten innerhalb des Kollektivs ihr ursprüngliches Aktivitätsniveau. Die einzige vergleichende Studie zur Calcaneoplastik führten Leitze et al. 2003 durch 15. Das Outcome nach 33 endoskopisch durchgeführten Eingriffen wurde mit 17 offen-chirurgischen Ergebnissen verglichen. Der postoperative AOFAS Score (87,5 vs. 79,3 Punkte) unterschied sich nicht signifikant und auch die Rehabilitationsdauer war in dieser Studie in beiden Gruppen gleich. Hervorzuheben ist jedoch die signifikant geringere Komplikationsrate in der endoskopischen Gruppe hinsichtlich der Infektionsrate (3% vs. 12%), der Nervenläsionen (10% vs. 18%) und des Narbenschmerzes (7% vs. 18%).
Im eigenen Patientengut konnten 59 Patienten nachuntersucht werden, die im Zeitraum von 2006 bis 05/2010 mit der beschriebenen endoskopischen Methode behandelt wurden. Der AOFAS Hindfoot Score verbesserte sich von durchschnittlich 59 auf 90 Punkte postoperativ. Bei 2 Patienten trat eine Wundheilungsstörung auf (3,3%), wovon ein Patient einer chirurgischen Revision zugeführt werden musste. 3 Patienten (5,1%) beklagten Restbeschwerden. Eine Läsion des N. suralis fanden sich bei 3 Patienten auf (5,1%), wobei in 2 Fällen eine vollständige Regredienz eintrat. Unklar ist immer noch das optimale Ausmaß der Knochenresektion. Dies trifft für das offene Verfahren genauso zu, wie für das endoskopische Vorgehen. Verschiedene Arbeiten haben keine Korrelation zwischen dem Ausmaß der Knochenresektion (z.B. Fowler´s angle oder Parallel pitch line) und dem klinischen Ergebnis finden können 1523242526. Aus unserer Erfahrung sind besonders mechanische Konflikte mit belassenen Knochenkanten am medialen und lateralen Calcaneus problematisch. Diese Kanten sind mit klassischen Röntgenaufnahmen schwer zu erfassen, was die fehlende Korrelation erklären kann.
Trotz dieser noch offenen Fragen hat sich die endoskopische Calcaneoplastik zu einem etablierten und technisch zuverlässigen Verfahren zur Behandlung der konservativ therapieresistenten Haglunddeformität und der subachillären Bursitis entwickelt. Vorteile des endoskopischen Vorgehens sind insbesondere die niedrigere Komplikationsrate verbunden mit einer geringen Narbenbildung.
Weitere Literatur
- Murali KS, Mafulli N: Insertional tendinopathy of the Achilles tendon. In The Achilles Tendon, pp. 121-132. Edited by Mafulli N, Almekinders LC, 121-132, London, Springer-Verlag, 2007.
- Nagai H: Tunnel endoscopy. In Arthroscopy of the small joints. pp. 163-164. Edited by Watanabi M, New York, Igaku-Shoin, 1985.
- Steenstra F, van Dijk CN: Endoscopic techniques. In The achilles tendon., pp. 133-140. Edited by Maffulli N, Almekinders LC, London, Springer-Verlag, 2007.
- Young J, Mafulli N: Etiology and epidemiology of achilles tendon problems. In: The achilles tendon., pp. 39-49. Edited by Maffulli N, Almekinders LC, London, Springer-Verlag, 2007.